CHẤN THƯƠNG CỘT SỐNG
(TRAUMATISME DU RACHIS)
J.M. Stordeur
Service d’Anesthésie-Réanimation
Hôpital de La Timone, Marseille.
Service d’Anesthésie-Réanimation
Hôpital de La Timone, Marseille.
Các mục tiêu của điều trị một người bị
chấn thương tủy sống (traumatisé médullaire) là tránh làm gia trọng
những thương tổn và cho phép một sự giảm đè ép bằng ngoại khoa
(décompression chirurgicale) càng nhanh càng tốt khi có một cơ may hồi
phục.
I/ XỬ TRÍ Ở GIAI ĐOẠN CẤP TÍNH.
1. ĐÁNH GIÁ THẦN KINH
Đánh giá thần kinh chi phối sự điều trị ban đầu và sự theo dõi điều trị. Mức thiếu sót vận động cho phép có một ý tưởng về mức thương tổn nhưng cần biết rằng một sự trầm trọng thứ phát có thể xảy ra.
1. ĐÁNH GIÁ THẦN KINH
Đánh giá thần kinh chi phối sự điều trị ban đầu và sự theo dõi điều trị. Mức thiếu sót vận động cho phép có một ý tưởng về mức thương tổn nhưng cần biết rằng một sự trầm trọng thứ phát có thể xảy ra.
| Mức cảm giác | |
| D1 | Mặt trong của cẳng tay |
| D4 | Núm vú |
| D10 | Rốn |
| L1, L2 | Mặt trước của đùi |
| Mức vận động | |
| C5 | Dạng cánh tay |
| C6 | Gấp cẳng tay |
| C7 | Duỗi cẳng tay |
| C8 | Gấp các ngón 2, 3, 4 và 5 |
| D1 | Adduction des doigts |
| L1, L2 | Gấp đùi |
| L3 | Extension du mollet |
| L4 | Dorsiflexion du pied |
| L5 | Dorsiflexion du gros orteil |
| S1, S2 | Flexion plantaire |

25% những bệnh nhân chấn thương cột sống cần một hỗ trợ hô hấp, những người bị chấn thương ở mức C2-C4 cần một hỗ trợ tức thời (liệt cơ hoành)
Những người bại liệt bốn chi dưới C4 trung bình phát triển một suy hô hấp vào ngày thứ hai.
Những bệnh nhân bại liệt hai chi có thể phát triển một suy hô hấp do bại liệt các cơ bụng và vì ho không có hiệu quả. Nói chung suy hô hấp xảy ra vào ngày thứ 10 do xẹp phổi (atélectasie).
Mọi bệnh nhân có dấu hiệu suy hô hấp phải được nội thông khí quản và thông khí để tránh một sự gia trọng thứ phát của những thương tổn (giảm oxy mô, tăng thán huyết). Sự nội thông miệng-thực quản này có nguy cơ cao làm gia trọng những thương tổn cột sống cổ và cần một người thao tác có kinh nghiệm
3. ĐÁNH GIÁ TIM MẠCH
” Choc spinal” thường gặp và tương ứng với một sự giảm toàn bộ trương lực giao cảm (tonus sympathique) và kèm theo hạ huyết áp.
Trên D4, thường có tim nhịp chậm và hạ huyết áp nặng bởi vì các sợi giao cảm tim (fibres sympathiques cardiaques) có nguồn gốc giữa D1 và D4.
Sự chống lại hạ huyết áp được thực hiện với remplissage vasculaire và tiêm truyền catécholamines. Ta chấp nhận một nở thể tích (expansion volémique) 15mL/kg dung dịch cristalloides (Ringer Lactate hay huyết thanh sinh lý 0,9%). Amines được sử dụng là Dopamine với những liều từ 2 đến 10 mcg/kg.
3. NHỮNG ĐÁNH GIÁ KHÁC
Sự chống lại hạ thân nhiệt là cần thiết ngay khi xử trí, bởi vì những bệnh nhân bị chấn thương cột sống không có điều hòa nhiệt độ có hiệu quả nữa.
II/ CHỤP HÌNH ẢNH
1. CHỤP X QUANG CHUẨN
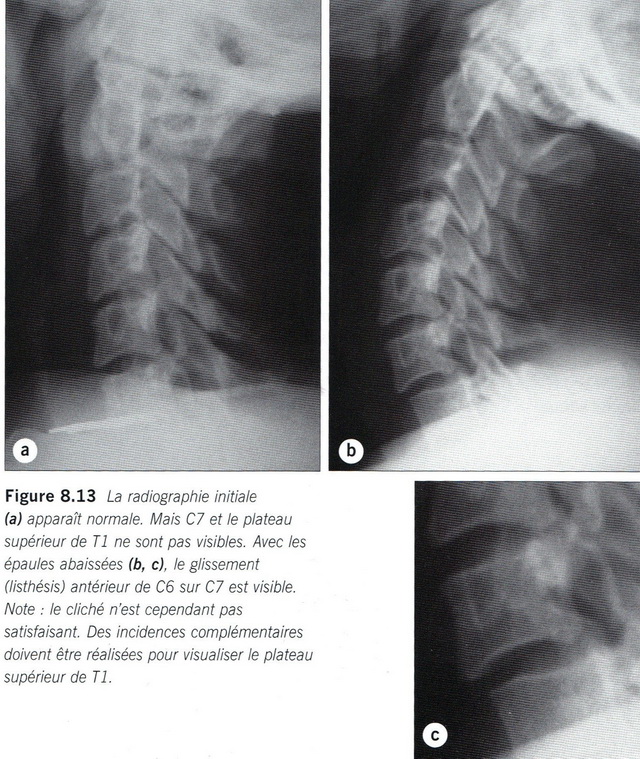
Chụp X quang chuẩn vẫn là thăm dò quy chiếu nhưng cần biết rằng không có sự tương quan giữa tầm quan trọng của vỡ cột sống với tầm hay cường độ của bại liệt. Những phim chụp X quang chuẩn càng ngày càng thường được thay thế bởi chụp cắt lớp vi tính bởi vì những charnière cervico-dorsale (C7-D1) và cervico-occipitale không được thăm dò tốt bởi những radiographie standard hay hay vì những radiographie được thực hiện trong cấp cứu thường không cho phép thấy rõ dưới C5.
 2. CHỤP CẮT LỚP VI TÍNH
2. CHỤP CẮT LỚP VI TÍNH
En coupe axiale avec reconstruction ; chụp cắt lớp vi tính cho phép có những hình ảnh gãy xương không thể phát hiện trên chụp X quang chuẩn. Nó có khuynh hướng trở thành thăm dò quy chiếu. Ngoài ra CT scan cho phép thực hiện một bilan hoàn chỉnh để tìm kiếm những thương tổn liên kết.
1. CHỤP X QUANG CHUẨN
Chụp X quang chuẩn vẫn là thăm dò quy chiếu nhưng cần biết rằng không có sự tương quan giữa tầm quan trọng của vỡ cột sống với tầm hay cường độ của bại liệt. Những phim chụp X quang chuẩn càng ngày càng thường được thay thế bởi chụp cắt lớp vi tính bởi vì những charnière cervico-dorsale (C7-D1) và cervico-occipitale không được thăm dò tốt bởi những radiographie standard hay hay vì những radiographie được thực hiện trong cấp cứu thường không cho phép thấy rõ dưới C5.

 2. CHỤP CẮT LỚP VI TÍNH
2. CHỤP CẮT LỚP VI TÍNHEn coupe axiale avec reconstruction ; chụp cắt lớp vi tính cho phép có những hình ảnh gãy xương không thể phát hiện trên chụp X quang chuẩn. Nó có khuynh hướng trở thành thăm dò quy chiếu. Ngoài ra CT scan cho phép thực hiện một bilan hoàn chỉnh để tìm kiếm những thương tổn liên kết.

 3. CHỤP CỘNG HƯỞNG TỪ (IRM)
3. CHỤP CỘNG HƯỞNG TỪ (IRM)Chụp cộng hưởng từ cho phép một thăm dò chính xác tủy xương, chỉ dẫn về vị trí và mức độ nghiêm trọng của thương tổn và sự hiện diện của một đè ép tủy (compression médullaire). Chụp cộng hưởng từ cho phép khảo sát những cấu trúc kề với foureau dural (những dây chằng, đĩa liên đốt sống). Mặc dầu chắc chắn khó tiếp cận với chụp cộng hưởng từ, mọi bệnh nhân bị thương tổn tủy (blessé médullaire) phải được chụp cộng hưởng từ trước khi mổ. Chỉ định là bức thiết khi có một thiếu sót thần kinh và khi chụp cắt lớp vi tính không góp phần chẩn đoán. Chụp cộng hưởng từ có thể cho thấy những hình ảnh không thể phát hiện bằng chụp cắt lớp vi tính (thoát vị đĩa, máu tụ quanh tủy, giập tủy).
III. ĐIỀU TRỊ Ở GIAI ĐOẠN CẤP TÍNH
1. NHỮNG BIỆN PHÁP TỔNG QUÁT
Những biện pháp này có mục đích tránh sự trầm trọng của các thương tổn :
– bất động bệnh nhân và thực hiện chuyển bệnh với một nhân viên đủ để hạn chế sự vận động của cột sống ;
– điều trị sớm hạ huyết áp ;
– điều trị giảm oxy mô và giảm thông khí
– điều trị hạ thân nhiệt ;
– đảm bảo chuyển nhanh đến môi trường ngoại khoa ;
– thực hiện thông tiểu trong những điều kiện vô trùng tuyệt đối
2. ĐIỀU TRỊ THUỐC
+ Các corticoides (méthylprednisolone) liều rất mạnh đã có thể chứng tỏ một tính hiệu quả khiêm tốn nếu được bắt đầu trước giờ thứ 8 sau chấn thương theo protocole sau đây :
– Bolus 30 mg/kg 60 phút
– 5,4 mg/kg/giờ trong 23 giờ.
Tương quan giữa nguy cơ và lợi ích thiên về sự sử dụng chúng mỗi khi có thể nhưng những chống chỉ định của corticothérapie phải được tôn trọng.
+ Điều trị giảm đau : cường độ của đau rất thay đổi. Đau thường dữ dội trong những thương tổn đốt sống lưng và thắt lưng nhất là khi thương tổn thần kinh không hoàn toàn. Điều trị giảm đau cần đến morphine tĩnh mạch, được thích ứng tùy theo cường độ đau và thương tổn hô hấp.
3. ĐIỀU TRỊ NGOẠI KHOA
Hiện nay không có một điều trị ngoại khoa nào tùy theo những thương tổn tủy sống khả dĩ đảm bảo một sự cải thiện những rối loạn thần kinh.
Mọi bệnh nhân bị thương tổn tủy sống có một đè ép tủy và một thương tổn thần kinh không hoàn toàn hay nặng dần là một cấp cứu ngoại khoa. Sự hiện hữu của những thương tổn không ổn định (thí dụ trật khớp được nắn tự nhiên) cũng biện minh một ngoại khoa nhanh chóng. Vấn đề trì hoãn can thiệp có thể được đặt ra ở những bệnh nhân đa chấn thương có một thương tổn vùng lưng hay thắt lưng với bại liệt hoàn toàn hai chi nếu tiên lượng sinh tồn của bệnh nhân bị đe dọa.
4. HỒI SỨC SAU MỔ
(hay sau 48 giờ)
Sự phòng ngừa huyết khối phải được thực hiện một cách hệ thống và có thể nhờ đến những héparine trọng lượng phân tử thấp liên kết với bas de contention.
Sự phòng ngừa các biến chứng hô hấp cũng phải được bắt đầu sớm bởi một kinésiethérapie active tối thiểu 2 lần mỗi ngày.
Nursing, sự thiết đặt một matelas thích ứng và một dinh dưỡng sớm hẳn cho phép tránh những mảng mục và hạn chế tỷ lệ xảy ra những biến chứng nhiễm trùng
1. NHỮNG BIỆN PHÁP TỔNG QUÁT
Những biện pháp này có mục đích tránh sự trầm trọng của các thương tổn :
– bất động bệnh nhân và thực hiện chuyển bệnh với một nhân viên đủ để hạn chế sự vận động của cột sống ;
– điều trị sớm hạ huyết áp ;
– điều trị giảm oxy mô và giảm thông khí
– điều trị hạ thân nhiệt ;
– đảm bảo chuyển nhanh đến môi trường ngoại khoa ;
– thực hiện thông tiểu trong những điều kiện vô trùng tuyệt đối
2. ĐIỀU TRỊ THUỐC
+ Các corticoides (méthylprednisolone) liều rất mạnh đã có thể chứng tỏ một tính hiệu quả khiêm tốn nếu được bắt đầu trước giờ thứ 8 sau chấn thương theo protocole sau đây :
– Bolus 30 mg/kg 60 phút
– 5,4 mg/kg/giờ trong 23 giờ.
Tương quan giữa nguy cơ và lợi ích thiên về sự sử dụng chúng mỗi khi có thể nhưng những chống chỉ định của corticothérapie phải được tôn trọng.
+ Điều trị giảm đau : cường độ của đau rất thay đổi. Đau thường dữ dội trong những thương tổn đốt sống lưng và thắt lưng nhất là khi thương tổn thần kinh không hoàn toàn. Điều trị giảm đau cần đến morphine tĩnh mạch, được thích ứng tùy theo cường độ đau và thương tổn hô hấp.
3. ĐIỀU TRỊ NGOẠI KHOA
Hiện nay không có một điều trị ngoại khoa nào tùy theo những thương tổn tủy sống khả dĩ đảm bảo một sự cải thiện những rối loạn thần kinh.
Mọi bệnh nhân bị thương tổn tủy sống có một đè ép tủy và một thương tổn thần kinh không hoàn toàn hay nặng dần là một cấp cứu ngoại khoa. Sự hiện hữu của những thương tổn không ổn định (thí dụ trật khớp được nắn tự nhiên) cũng biện minh một ngoại khoa nhanh chóng. Vấn đề trì hoãn can thiệp có thể được đặt ra ở những bệnh nhân đa chấn thương có một thương tổn vùng lưng hay thắt lưng với bại liệt hoàn toàn hai chi nếu tiên lượng sinh tồn của bệnh nhân bị đe dọa.
4. HỒI SỨC SAU MỔ
(hay sau 48 giờ)
Sự phòng ngừa huyết khối phải được thực hiện một cách hệ thống và có thể nhờ đến những héparine trọng lượng phân tử thấp liên kết với bas de contention.
Sự phòng ngừa các biến chứng hô hấp cũng phải được bắt đầu sớm bởi một kinésiethérapie active tối thiểu 2 lần mỗi ngày.
Nursing, sự thiết đặt một matelas thích ứng và một dinh dưỡng sớm hẳn cho phép tránh những mảng mục và hạn chế tỷ lệ xảy ra những biến chứng nhiễm trùng
Reference : Pratique de la réanimation et de la médecine d’urgence
BS NGUYỄN VĂN THỊNH(12/4/2016)