1/ LOÃNG XƯƠNG VÀ GÃY XƯƠNG : PHẢI CHĂNG NGUY CƠ BỊ ĐÁNH GIÁ THẤP ?
| 700.000 phụ nữ được điều trị vì bệnh loãng xương năm 2014, trong khi đó số những phụ nữ bị bệnh được ước tính là 4 triệu. |
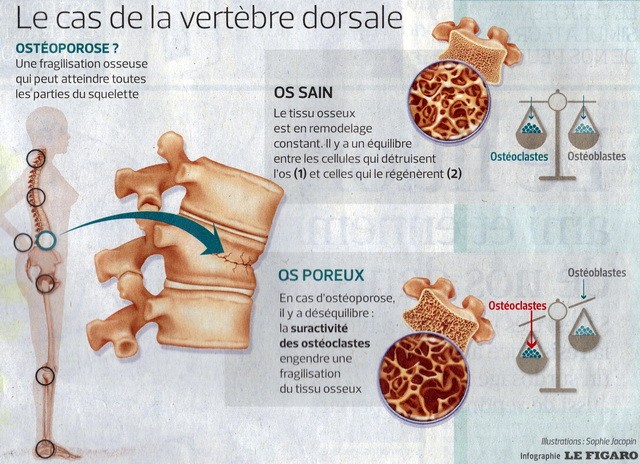
Những nhập viện vì những tai nạn liên quan đến bệnh lý này đã gia tăng rõ rệt.
ENDOCRINOLOGIE. Có phải sợ cho những năm đến một dịch bệnh gãy xương ở các lão niên ? Sau 50 tuổi, một phụ nữ trên ba và một người đàn ông trên năm là những nạn nhân của một gãy xương liên kết với chứng loãng xương, trong đó 18% là gãy cổ xương đùi. Thế mà, theo một báo cáo mới đây của Cnam, những nhập viện sau 50 tuổi vì những gãy xương liên kết với loãng xương đã gia tăng 10% trong 2 năm (2011-2013). Trong cùng thời kỳ, những ostéodensitométrie (thăm dò cần thiết cho chẩn đoán) đã giảm 6%. Trong khi ở Pháp 4 triệu phụ nữ phải được điều trị vì loãng xương, thì năm 2010 chỉ 1,2 triệu, và chỉ 700.000 năm 2014. ” Ngay cả sau một gãy xương cổ tay, “sentinelle” của chứng loãng xương vào thời kỳ mãn kinh, chỉ 20% các phụ nữ thực hiện một ostéodensitométrie”, BS Florence Trémollières, thầy thuốc chuyên khoa nội tiết (CHU Toulouse) đã nhấn mạnh như vậy.
Điều chứng thực đáng lo ngại này do nhiều yếu tố. Thí dụ
ostéodensitométrie chỉ được bồi hoàn phí tổn nếu người phụ nữ có những
nguy cơ bị bệnh loãng xương. Ngoài ra thời gian nhìn lại của những điều
trị đặc hiệu chứng loãng xương dẫn đến một bầu không khí nghi ngờ đối
với những thuốc được cho. Và mang lại những lo sợ gây nên bởi những biến
chứng xương rất hiếm lúc nhổ răng, khi được điều trị với
biphosphonates, những thuốc chống loãng xương. Thêm vào đó sự sụt giảm
trong 10 năm, của điều trị kích thích tố chứng mãn kinh (THM :
traitement hormonal de la ménopause), do sợ gia tăng nguy cơ ung thư vú.
” Ta đã chuyển từ 50% những phụ nữ được điều trị cách nay 15 năm xuống
8% hôm nay, và sự sụt giảm này vẫn tiếp tục, BS Trémollières đã nhắc lại
như vậy. Công trình nghiên cứu của Hoa Kỳ WHI năm 2002, nguồn gốc của
sự thụt lùi của THM, cũng chứng tỏ tác dụng bảo vệ của THM chống lại
chứng loãng xương.” Những năm sau ở Hoa Kỳ đã chứng kiến một sự gia tăng
những gãy xương đốt sống, xương sườn và cổ tay, rất nhạy cảm với sự
giảm những oestrogène vào lúc đầu của thời kỳ mãn kinh.ENDOCRINOLOGIE. Có phải sợ cho những năm đến một dịch bệnh gãy xương ở các lão niên ? Sau 50 tuổi, một phụ nữ trên ba và một người đàn ông trên năm là những nạn nhân của một gãy xương liên kết với chứng loãng xương, trong đó 18% là gãy cổ xương đùi. Thế mà, theo một báo cáo mới đây của Cnam, những nhập viện sau 50 tuổi vì những gãy xương liên kết với loãng xương đã gia tăng 10% trong 2 năm (2011-2013). Trong cùng thời kỳ, những ostéodensitométrie (thăm dò cần thiết cho chẩn đoán) đã giảm 6%. Trong khi ở Pháp 4 triệu phụ nữ phải được điều trị vì loãng xương, thì năm 2010 chỉ 1,2 triệu, và chỉ 700.000 năm 2014. ” Ngay cả sau một gãy xương cổ tay, “sentinelle” của chứng loãng xương vào thời kỳ mãn kinh, chỉ 20% các phụ nữ thực hiện một ostéodensitométrie”, BS Florence Trémollières, thầy thuốc chuyên khoa nội tiết (CHU Toulouse) đã nhấn mạnh như vậy.
Thế mà những phụ nữ mãn kinh trong những năm đó, mà nhiều người đã không dùng THM, chẳng bao lâu sẽ hơn 65 tuổi và do đó sẽ chịu nhiều hơn những gãy xương nặng, với một vốn xương ít được bảo tồn hơn những người hơn tuổi. ” Bây giờ ít nhất phải điều trị những người có nguy cơ nhất, những người đã bị một lần gãy xương, nếu ta muốn hạn chế sự gia tăng của những gãy xương nặng trong những năm đến “, thầy thuốc nội thần kinh đã báo động như vậy.
Vốn xương này, 80% di truyền, được tạo thành một nửa ở tuổi dậy thì. Cho đến thời kỳ mãn kinh, khoảng 50 tuổi, sự điều biến xương (remodelage osseux) được cân bằng giữa những hủy cốt bào (ostéoclaste), những tế bào phá hủy xương cũ, và những sinh cốt bào (ostéoblaste) tạo những xương mới. Vào thời kỳ mãn kinh, sự thiếu hụt oestrogène gia tăng quá trình điều biến này có lợi cho những hủy cốt bào : mật độ xương giảm, vi cấu trúc bị biến đổi vĩnh viễn. Vì chính xương bè (os trabéculaire), xương “xốp”, nhạy cảm với sự thiếu hụt kích thích tố oestrogène, nên các cổ tay, các xương sườn và các đốt sống (có nhiều bè xương) là dễ vỡ nhất vào giai đoạn đầu của mãn kinh. Ít vững chắc hơn, xương vỏ (os cortical), cấu tạo 80% của khung xương, mất khoáng ít nhanh hơn và do đó vỡ muộn hơn, như xương đùi.
Sau 70-75 tuổi, loãng xương liên kết với sự lão hóa sinh lý và ảnh hưởng hai giới tính. Với tuổi tác, sự sản xuất xương chậm lại và sự mất canxi gia tăng. Nguy cơ té ngã gia tăng với sarcopénie, sự tan cơ và sự mất lực cơ. ” Với tuổi thọ gia tăng, những gãy cổ xương đùi bây giờ xuất hiện lúc 80-85 tuổi, thay vì 70-75 tuổi như trước đây”, GS Raymond Chapurlat, rhumatologue (CHU Lyon) đã chỉ như vậy. ” Những gãy xương nghiêm trọng này thường khiến nhập viện những người rất già này, với một nguy cơ mất độc lập, nhiễm trùng bệnh viện, mất cân bằng của những bệnh lý khác… Là những chỉ dấu của tính yếu ớt, chúng kèm theo một nguy cơ tử vong gia tăng trong những tháng tiếp theo. Tình huống hiện nay, đáng quan ngại, khiến nhiều bệnh viện thành lập những filière chuyên khoa orthogériatrie để điều trị những bệnh nhân này một cách toàn diện.”
Sau 75 tuổi, ở hàng đầu, sự phòng ngừa té ngã được thực hiện với hoạt động vật lý và sự cung cấp hàng ngày protéine trong thức ăn để hạn chế sự tan cơ, cung cấp calcium để gìn giữ thi giác, sự thích ứng ở nhà…
Sau cùng, từ lâu ta đã tin rằng thai nghén làm giảm vốn xương của các phụ nữ, vì thai nhi được cho là “tiêu thụ” khung xương của người mẹ để tạo khung xương của mình. ” Trái lại là đằng khác. Những phụ nữ mang thai hơn ba lần có nguy cơ phát triển một loãng xương hai lần ít hơn trong 15 năm sau thời kỳ mãn kinh”, BS Trémollières đã giải thích như vậy. ” Và nếu bạn sinh con sớm, bạn cũng được bảo vệ chống lại ung thư vú.” Kết luận : hãy sinh nhiều còn trước 25 tuổi…
(LE FIGARO 9/5/2016)
2/ LOÃNG XƯƠNG : TIẾN BỘ CHẨN ĐOÁN VÀ ĐIỀU TRỊ Chẩn
đoán bệnh loãng xương dựa trên ostéodensitométrie. Thăm dò X quang này
cho phép đo mật độ khoáng của xương, nói chung trên cột sống và háng.
Kết quả được biểu hiện bởi một score, T-score. Những dữ kiện của
ostéodensitométrie đôi khi được bổ sung bởi một index de la texture de
l’os trabéculaire (TBS), tiên đoán nguy cơ gãy xương.
Chẩn
đoán bệnh loãng xương dựa trên ostéodensitométrie. Thăm dò X quang này
cho phép đo mật độ khoáng của xương, nói chung trên cột sống và háng.
Kết quả được biểu hiện bởi một score, T-score. Những dữ kiện của
ostéodensitométrie đôi khi được bổ sung bởi một index de la texture de
l’os trabéculaire (TBS), tiên đoán nguy cơ gãy xương.
” Vài khoa bệnh viện, trong đó có khoa của chúng tôi, từ ít lâu này cũng được trang bị một scanner à haute résolution, cho những hình ảnh rất chính xác những lát cắt trên xương cánh tay hay xương chày. Máy này cho phép định rõ những bệnh nhân nào cần phải điều trị. Lần đầu tiên máy cũng mang lại những thông tin chính xác về cấu trúc của xương vỏ (os cortical) mà résistance biomécanique của các chi phần lớn tùy thuộc vào. Nhưng vẫn còn nhiều năm để nghiên cứu”, G Chapurlat đã giải thích như vậy.
Những công trình khác, trong đó có những công trình của équipe du rhumatologue, tìm cách nhận diện những biomarqueur của chuyển hóa và của tính dễ vỡ của các xương. Vài biomarqueur của remodelage osseux (CTX, NTX) đã được sử dụng. Vì phần lớn các gãy xương xảy ra sau té ngã, mà tần số gia tăng với tuổi tác, nên các nhà nghiên cứu ngày càng quan tâm đến ý niệm lão khoa của sarcopénie (chỉ sự tan cơ ở người già), chịu trách nhiệm sự mất lực của người già và nguy cơ gia tăng té ngã.
VAI TRÒ CỦA CÁC THUỐC ỨC CHẾ
Trong trị liệu, những thuốc chính hiện nay của bệnh loãng xương tác động bằng cách kềm hãm sự phá hủy xương. Loại thuốc duy nhất tạo điều kiện sự tạo thành xương là tériparatide (FORSTEO).” Sự cố gắng hướng nhiều về sự tìm kiếm những thuốc mới kích thích sự tạo xương này “, GS Philippe Orcel, thầy thuốc chuyên khoa thấp khớp (bệnh viện Lariboisière, Paris) đã giải thích như vậy. Một trong những loại thuốc mới này, abaloparatide, đã gần xong. Cũng như tériparatide, đó là một chất tương cận parathormone (điều hoà chuyển hóa xương) nhưng được dung nạp tốt hơn và với một tính hiệu quả tốt hơn trong phòng ngừa những gãy xương.
” Những hướng khác chủ yếu phát xuất từ một hiểu biết tốt hơn những voie de signalisation trong tế bào của những tế bào tạo xương, những tạo cốt bào (ostéoblaste).” Nhiều phân tử có liên hệ trong những đường này được điều hòa bởi những thuốc ức chế có tác dụng phong bế tác dụng của chúng. ” Nhờ những kháng thể đơn dòng (anticorps monoclonal), ta có thể ức chế một trong những inhibiteur này, sclérostine,và như vậy kích hoạt sự tăng sinh của những tạo cốt bào và sự tạo xương.” Hai kháng thể thuộc loại này đang được phát triển. Những điều trị như thế có lẽ được dành cho những bệnh loãng xương rất nặng. Những đích điều trị tương tự khác đang được thăm dò, những sự nghiên cứu ít sâu hơn.
(LE FIGARO 9/5/2016)
 Chẩn
đoán bệnh loãng xương dựa trên ostéodensitométrie. Thăm dò X quang này
cho phép đo mật độ khoáng của xương, nói chung trên cột sống và háng.
Kết quả được biểu hiện bởi một score, T-score. Những dữ kiện của
ostéodensitométrie đôi khi được bổ sung bởi một index de la texture de
l’os trabéculaire (TBS), tiên đoán nguy cơ gãy xương.
Chẩn
đoán bệnh loãng xương dựa trên ostéodensitométrie. Thăm dò X quang này
cho phép đo mật độ khoáng của xương, nói chung trên cột sống và háng.
Kết quả được biểu hiện bởi một score, T-score. Những dữ kiện của
ostéodensitométrie đôi khi được bổ sung bởi một index de la texture de
l’os trabéculaire (TBS), tiên đoán nguy cơ gãy xương.” Vài khoa bệnh viện, trong đó có khoa của chúng tôi, từ ít lâu này cũng được trang bị một scanner à haute résolution, cho những hình ảnh rất chính xác những lát cắt trên xương cánh tay hay xương chày. Máy này cho phép định rõ những bệnh nhân nào cần phải điều trị. Lần đầu tiên máy cũng mang lại những thông tin chính xác về cấu trúc của xương vỏ (os cortical) mà résistance biomécanique của các chi phần lớn tùy thuộc vào. Nhưng vẫn còn nhiều năm để nghiên cứu”, G Chapurlat đã giải thích như vậy.
Những công trình khác, trong đó có những công trình của équipe du rhumatologue, tìm cách nhận diện những biomarqueur của chuyển hóa và của tính dễ vỡ của các xương. Vài biomarqueur của remodelage osseux (CTX, NTX) đã được sử dụng. Vì phần lớn các gãy xương xảy ra sau té ngã, mà tần số gia tăng với tuổi tác, nên các nhà nghiên cứu ngày càng quan tâm đến ý niệm lão khoa của sarcopénie (chỉ sự tan cơ ở người già), chịu trách nhiệm sự mất lực của người già và nguy cơ gia tăng té ngã.
VAI TRÒ CỦA CÁC THUỐC ỨC CHẾ
Trong trị liệu, những thuốc chính hiện nay của bệnh loãng xương tác động bằng cách kềm hãm sự phá hủy xương. Loại thuốc duy nhất tạo điều kiện sự tạo thành xương là tériparatide (FORSTEO).” Sự cố gắng hướng nhiều về sự tìm kiếm những thuốc mới kích thích sự tạo xương này “, GS Philippe Orcel, thầy thuốc chuyên khoa thấp khớp (bệnh viện Lariboisière, Paris) đã giải thích như vậy. Một trong những loại thuốc mới này, abaloparatide, đã gần xong. Cũng như tériparatide, đó là một chất tương cận parathormone (điều hoà chuyển hóa xương) nhưng được dung nạp tốt hơn và với một tính hiệu quả tốt hơn trong phòng ngừa những gãy xương.
” Những hướng khác chủ yếu phát xuất từ một hiểu biết tốt hơn những voie de signalisation trong tế bào của những tế bào tạo xương, những tạo cốt bào (ostéoblaste).” Nhiều phân tử có liên hệ trong những đường này được điều hòa bởi những thuốc ức chế có tác dụng phong bế tác dụng của chúng. ” Nhờ những kháng thể đơn dòng (anticorps monoclonal), ta có thể ức chế một trong những inhibiteur này, sclérostine,và như vậy kích hoạt sự tăng sinh của những tạo cốt bào và sự tạo xương.” Hai kháng thể thuộc loại này đang được phát triển. Những điều trị như thế có lẽ được dành cho những bệnh loãng xương rất nặng. Những đích điều trị tương tự khác đang được thăm dò, những sự nghiên cứu ít sâu hơn.
(LE FIGARO 9/5/2016)
3/ ĐÀN ÔNG ĐỪNG NGHĨ LÀ MÌNH KHÔNG BỊ LOÃNG XƯƠNG.
3 lần thường ít xảy ra hơn so với phụ nữ, quá thường bị lơ là, chứng loãng xương nam giới tuy vậy không phải là không đáng kể, mặt khác có tỷ lệ tử vong 3 lần cao hơn.
Trái với một định kiến, cơ chế của chứng loãng xương ở đàn ông là khá giống với cơ chế ở phụ nữ. Cơ chế này liên quan đến một hormone khác, testostérone, mà sự sản xuất giảm chậm hơn, sau 60 tuổi. Do đó tính dễ vỡ của xương xuất hiện từ khoảng 65 đến 70 tuổi. ” Muộn hơn, ít nhiều hơn, những gãy xương do loãng xương ở đàn ông cũng có một ảnh hưởng mạnh lên nguy cơ tử vong bởi vì chúng cũng có nhiều bệnh lý kèm theo hơn : chứng nghiện thuốc lá, rượu, những bệnh đường hô hấp…”, GS Brick Legrand, thầy thuốc chuyên khoa bệnh thấp khớp (CHU Angers) đã giải thích như vậy. Chúng cũng được điều trị ít tốt hơn. ” Vào lúc xuất viện vì gãy cổ xương đùi, 31% những phụ nữ có một điều trị chống loãng xương, nhưng chỉ 7% đàn ông.”
Cũng như ở những phụ nữ này, một gãy của cổ xương đùi ở người mẹ hay người cha là một chỉ dấu tốt của tình trạng dễ vỡ, cũng như sự gầy gò, chứng nghiện thuốc lá, khuynh hướng té ngã. Vài bệnh làm gia tăng ở hai giới tính nguy cơ bị loãng xương như những bệnh viêm (viêm đa khớp, bệnh Crohn), chứng nghiện rượu, bệnh Parkinson, bệnh đái đường. Đó cũng là trường hợp của nhiều loại thuốc như những corticoides, vài thuốc chống trầm cảm hay điều trị chống HIV. Với một nguy cơ đặc thù cho những người đàn ông, nguy cơ của những điều trị kháng hormone của ung thư tiền liệt tuyến. ” Những điều trị khả dĩ tạo điều kiện cho chứng loãng xương phải luôn luôn được kèm theo một sự theo dõi sát của mật độ xương “, thầy thuốc chuyên khoa khớp đã nhấn mạnh như vậy. Như giáo sư đã nhắc lại, ” Vì chứng loãng xương nam giới một trường hợp trên hai là thứ phát một căn bệnh khác hay một hypogonadisme, nên cũng phải nghĩ một cách hệ thống tìm kiếm một nguyên nhân ở một người đàn ông trẻ.”
(LE FIGARO 9/5/2016)
3 lần thường ít xảy ra hơn so với phụ nữ, quá thường bị lơ là, chứng loãng xương nam giới tuy vậy không phải là không đáng kể, mặt khác có tỷ lệ tử vong 3 lần cao hơn.
Trái với một định kiến, cơ chế của chứng loãng xương ở đàn ông là khá giống với cơ chế ở phụ nữ. Cơ chế này liên quan đến một hormone khác, testostérone, mà sự sản xuất giảm chậm hơn, sau 60 tuổi. Do đó tính dễ vỡ của xương xuất hiện từ khoảng 65 đến 70 tuổi. ” Muộn hơn, ít nhiều hơn, những gãy xương do loãng xương ở đàn ông cũng có một ảnh hưởng mạnh lên nguy cơ tử vong bởi vì chúng cũng có nhiều bệnh lý kèm theo hơn : chứng nghiện thuốc lá, rượu, những bệnh đường hô hấp…”, GS Brick Legrand, thầy thuốc chuyên khoa bệnh thấp khớp (CHU Angers) đã giải thích như vậy. Chúng cũng được điều trị ít tốt hơn. ” Vào lúc xuất viện vì gãy cổ xương đùi, 31% những phụ nữ có một điều trị chống loãng xương, nhưng chỉ 7% đàn ông.”
Cũng như ở những phụ nữ này, một gãy của cổ xương đùi ở người mẹ hay người cha là một chỉ dấu tốt của tình trạng dễ vỡ, cũng như sự gầy gò, chứng nghiện thuốc lá, khuynh hướng té ngã. Vài bệnh làm gia tăng ở hai giới tính nguy cơ bị loãng xương như những bệnh viêm (viêm đa khớp, bệnh Crohn), chứng nghiện rượu, bệnh Parkinson, bệnh đái đường. Đó cũng là trường hợp của nhiều loại thuốc như những corticoides, vài thuốc chống trầm cảm hay điều trị chống HIV. Với một nguy cơ đặc thù cho những người đàn ông, nguy cơ của những điều trị kháng hormone của ung thư tiền liệt tuyến. ” Những điều trị khả dĩ tạo điều kiện cho chứng loãng xương phải luôn luôn được kèm theo một sự theo dõi sát của mật độ xương “, thầy thuốc chuyên khoa khớp đã nhấn mạnh như vậy. Như giáo sư đã nhắc lại, ” Vì chứng loãng xương nam giới một trường hợp trên hai là thứ phát một căn bệnh khác hay một hypogonadisme, nên cũng phải nghĩ một cách hệ thống tìm kiếm một nguyên nhân ở một người đàn ông trẻ.”
(LE FIGARO 9/5/2016)
4/ VIÊM ĐA KHỚP DẠNG THẤP REFRACTAIRE : ĐIỀU TRỊ MỚI
GS Francis Brenbaum, trưởng service de rhumatologie, bệnh viện Saint-Antoine (Paris), giải thích tác dụng của một loại thuốc đổi mới trong trường hợp thất bại của những liệu pháp chuẩn.
Hỏi : Những đặc điểm của viêm đa khớp dạng thấp là gì ?
GS Francis Brenbaum. Căn bệnh tự miễn dịch này ảnh hưởng đồng thời nhiều khớp : các bàn tay, các cổ tay, các bàn chân, các đầu gối, tùy theo những trường hợp. Những triệu chứng được biểu hiện bởi sưng và đau, đánh thức bệnh nhân vào ban đêm. Buổi sáng, cứng khớp cần một sự khởi động (dérouillage) có thể kéo dài hơn một giờ. Đó là bệnh phong thấp viêm (maladie rhumatismale inflammatoire) thường gặp nhất. Bệnh thường xảy ra nhất ở phụ nữ, nhưng cũng hiện hữu vài dạng ở trẻ em. Nguồn gốc của nó vẫn còn không được biết rõ nhưng bao hàm đồng thời di truyền và những yếu tố môi trường.
Hỏi : Làm sao ta xác lập một cách chắc chắn chẩn đoán để không lầm viêm đa khớp với những bệnh phong thấp khác?
GS Francis Brenbaum. Chẩn đoán được xác lập với khám lâm sàng, trong đó hỏi bệnh phát hiện một căn bệnh tiến triển thành các cơn bộc phát. Những kết quả, ngoài những dấu hiệu viêm, thường cho thấy sự hiện diện của một chất chỉ dấu kháng thể anti-CCP, nói chung xác minh chẩn đoán một viêm đa khớp. Những phim X quang được thực hiện một cách hệ thống, sự khám phá những vết ăn mòn xương (ngay cả giai đoạn sớm trên các khớp đôi khi không đau) xác nhận chẩn đoán.
Hỏi : Hiện nay, ta điều trị những người bị viêm đa khớp như thế nào ?
GS Francis Brenbaum. Ta tiến hành tức thời một điều trị nền (traitement de fond) trong mục đích hủy bỏ các cơn. Thường nhất đó là méthotrexate, một điều trị hàng tuần bằng thuốc viên mà ta cũng có thể cho bằng cách tiêm dưới da. Trong trường hợp loại thuốc này không đủ, ta kết hợp một sinh liệu pháp (biothérapie) (anti-TNF,…)
Hỏi : Những kết quả với chế độ điều trị này ?
GS Francis Brenbaum. Trong thời gian ngắn hạn, tính hiệu quả của những điều trị này là rất tốt trong 90% những trường hợp. Nhưng bất hạnh thay, trong hai năm tiếp theo, khoảng 30% các bệnh nhân tái phát.
Hỏi : Những viêm đa khớp tái phát được điều trị như thế nào ?
GS Francis Brenbaum. Ta thay đổi biothérapie, nhưng vấn đề là, sau một thời gian nào đó, liệu pháp này hết tác dụng. Những viêm đa khớp được gọi là đề kháng cần hiệu chính những điều trị mới.
Hỏi : Sau khi thất bại những sinh liệu pháp nhưng nguy cơ là gì ?
GS Francis Brenbaum. Một sự phá hủy các khớp bị thương tổn sẽ dẫn đến những biến dạng, những đau mãn tính, một phế tật vận động và một sự gia tăng nguy cơ tim mạch.
Hỏi : Hôm nay ta đề nghị gì đối với những viêm đa khớp đề kháng ?
GS Francis Brenbaum. Một điều trị bằng đường miệng đã được hiệu chính với baricitinib, một chất thuộc một họ thuốc mới : những chất ức chế của JAK. Nó ngăn cản những tế bào miễn dịch bất thường trở nên rất hung dữ tấn công các khớp để phá hủy chúng.
Hỏi : Ta đã chứng minh tính hiệu quả của điều trị này như thế nào ?
GS Francis Brenbaum. Một công trình nghiên cứu so sánh quốc tế đã được thực hiện trên 527 bệnh nhân, tất cả đều bị viêm đa khớp đề kháng ở một giai đoạn tiến triển. Mỗi ngày một nhóm đã nhận một liều 2 mg, một nhóm khác 4 mg và nhóm thứ ba, một placebo. Công trình nghiên cứu kéo dài 6 tháng.
Hỏi : Những kết quả là gì ?
GS Francis Brenbaum. Ở những bệnh nhân đã nhận baricitinib 4mg mỗi ngày, ta đã quan sát một sự giảm rất quan trọng của các cơn bộc phát, những sưng phù và đau. Những kết quả rõ rệt tốt hơn những kết quả có được trong những nhóm khác.
Hỏi : Có những tác dụng phụ không ?
GS Francis Brenbaum. Cũng giống như những tác dụng phụ gây nên bởi những sinh liệu pháp cổ điển : nhiễm trùng, vài ung thư da (nhưng không bị mélanome) và hai vấn đề tim mạch.
Hỏi : Sau những kết quả đáng phấn khởi này, giai đoạn kế tiếp là gì ?
GS Francis Brenbaum. Một đơn yêu cầu xin được phép thương mãi hóa ở giới hữu trách châu Âu và Hoa Kỳ. Nhờ Fondation Arthritis, một chương trình nghiên cứu rộng lớn được dự kiến để khám phá những thủ phạm mới phát xuất từ môi trường.
(PARIS MATCH 4/5-11/5/2016)
GS Francis Brenbaum, trưởng service de rhumatologie, bệnh viện Saint-Antoine (Paris), giải thích tác dụng của một loại thuốc đổi mới trong trường hợp thất bại của những liệu pháp chuẩn.
Hỏi : Những đặc điểm của viêm đa khớp dạng thấp là gì ?
GS Francis Brenbaum. Căn bệnh tự miễn dịch này ảnh hưởng đồng thời nhiều khớp : các bàn tay, các cổ tay, các bàn chân, các đầu gối, tùy theo những trường hợp. Những triệu chứng được biểu hiện bởi sưng và đau, đánh thức bệnh nhân vào ban đêm. Buổi sáng, cứng khớp cần một sự khởi động (dérouillage) có thể kéo dài hơn một giờ. Đó là bệnh phong thấp viêm (maladie rhumatismale inflammatoire) thường gặp nhất. Bệnh thường xảy ra nhất ở phụ nữ, nhưng cũng hiện hữu vài dạng ở trẻ em. Nguồn gốc của nó vẫn còn không được biết rõ nhưng bao hàm đồng thời di truyền và những yếu tố môi trường.
Hỏi : Làm sao ta xác lập một cách chắc chắn chẩn đoán để không lầm viêm đa khớp với những bệnh phong thấp khác?
GS Francis Brenbaum. Chẩn đoán được xác lập với khám lâm sàng, trong đó hỏi bệnh phát hiện một căn bệnh tiến triển thành các cơn bộc phát. Những kết quả, ngoài những dấu hiệu viêm, thường cho thấy sự hiện diện của một chất chỉ dấu kháng thể anti-CCP, nói chung xác minh chẩn đoán một viêm đa khớp. Những phim X quang được thực hiện một cách hệ thống, sự khám phá những vết ăn mòn xương (ngay cả giai đoạn sớm trên các khớp đôi khi không đau) xác nhận chẩn đoán.
Hỏi : Hiện nay, ta điều trị những người bị viêm đa khớp như thế nào ?
GS Francis Brenbaum. Ta tiến hành tức thời một điều trị nền (traitement de fond) trong mục đích hủy bỏ các cơn. Thường nhất đó là méthotrexate, một điều trị hàng tuần bằng thuốc viên mà ta cũng có thể cho bằng cách tiêm dưới da. Trong trường hợp loại thuốc này không đủ, ta kết hợp một sinh liệu pháp (biothérapie) (anti-TNF,…)
Hỏi : Những kết quả với chế độ điều trị này ?
GS Francis Brenbaum. Trong thời gian ngắn hạn, tính hiệu quả của những điều trị này là rất tốt trong 90% những trường hợp. Nhưng bất hạnh thay, trong hai năm tiếp theo, khoảng 30% các bệnh nhân tái phát.
Hỏi : Những viêm đa khớp tái phát được điều trị như thế nào ?
GS Francis Brenbaum. Ta thay đổi biothérapie, nhưng vấn đề là, sau một thời gian nào đó, liệu pháp này hết tác dụng. Những viêm đa khớp được gọi là đề kháng cần hiệu chính những điều trị mới.
Hỏi : Sau khi thất bại những sinh liệu pháp nhưng nguy cơ là gì ?
GS Francis Brenbaum. Một sự phá hủy các khớp bị thương tổn sẽ dẫn đến những biến dạng, những đau mãn tính, một phế tật vận động và một sự gia tăng nguy cơ tim mạch.
Hỏi : Hôm nay ta đề nghị gì đối với những viêm đa khớp đề kháng ?
GS Francis Brenbaum. Một điều trị bằng đường miệng đã được hiệu chính với baricitinib, một chất thuộc một họ thuốc mới : những chất ức chế của JAK. Nó ngăn cản những tế bào miễn dịch bất thường trở nên rất hung dữ tấn công các khớp để phá hủy chúng.
Hỏi : Ta đã chứng minh tính hiệu quả của điều trị này như thế nào ?
GS Francis Brenbaum. Một công trình nghiên cứu so sánh quốc tế đã được thực hiện trên 527 bệnh nhân, tất cả đều bị viêm đa khớp đề kháng ở một giai đoạn tiến triển. Mỗi ngày một nhóm đã nhận một liều 2 mg, một nhóm khác 4 mg và nhóm thứ ba, một placebo. Công trình nghiên cứu kéo dài 6 tháng.
Hỏi : Những kết quả là gì ?
GS Francis Brenbaum. Ở những bệnh nhân đã nhận baricitinib 4mg mỗi ngày, ta đã quan sát một sự giảm rất quan trọng của các cơn bộc phát, những sưng phù và đau. Những kết quả rõ rệt tốt hơn những kết quả có được trong những nhóm khác.
Hỏi : Có những tác dụng phụ không ?
GS Francis Brenbaum. Cũng giống như những tác dụng phụ gây nên bởi những sinh liệu pháp cổ điển : nhiễm trùng, vài ung thư da (nhưng không bị mélanome) và hai vấn đề tim mạch.
Hỏi : Sau những kết quả đáng phấn khởi này, giai đoạn kế tiếp là gì ?
GS Francis Brenbaum. Một đơn yêu cầu xin được phép thương mãi hóa ở giới hữu trách châu Âu và Hoa Kỳ. Nhờ Fondation Arthritis, một chương trình nghiên cứu rộng lớn được dự kiến để khám phá những thủ phạm mới phát xuất từ môi trường.
(PARIS MATCH 4/5-11/5/2016)
5/ PHẢI CHĂNG TẤT CẢ CHÚNG TA ĐỀU THIẾU HỤT VITAMINE D ?
GS Chantal Mathieu
Laboratoire d’endocrinologie
clinique et expérimentale
Université catholique de Louvain.
GS Jean-Claude Souberbielle
Endocrinologue
Université Paris VI
Laboratoire d’endocrinologie
clinique et expérimentale
Université catholique de Louvain.
GS Jean-Claude Souberbielle
Endocrinologue
Université Paris VI
Nhân hội nghị thứ 31 của Hiệp hội nội
tiết học của Pháp, diễn ra từ 5 đến 8 tháng 11 năm 2014 ở Lyon, GS
Souberbielle của Paris, và GS Mathieu ở Bỉ, đã tiến hành một cuộc thảo
luận về những câu hỏi sau đây : ta có phải đo nồng độ vitamine D ở tất
cả mọi người và ta có phải cho tất cả mọi người những bổ sung vitamine
D.
Theo đúng nghĩa, vitamine D không đáp ứng với định nghĩa của một vitamine (một sản phẩm mà có thể cần với lượng nhỏ và cơ thể không thể tổng hợp được) vì lẽ nguồn chủ yếu phát xuất từ sự tổng hợp vitamine D khi ta tiếp xúc da của chúng ta với những tia tử ngoại B (UVB) được mặt trời mang lại. Thế mà, từ tháng 11 đến tháng 3, những UVB này gần như vắng mặt, làm cho sự tổng hợp vitamine D không thể thực hiện. Một sự “thiếu hụt” (carence) có thể được giải quyết nhờ những nguồn thức ăn như cá mỡ miền biển (saumon, sardine..) và những thức ăn được tăng cường vitamine D. Để trở nên hoạt tính, vitamine D phải được biến hóa hai lần. Trước hết ở gan, thành 25-hydroxyvitamine D (25OHD), rồi trong thận, để sinh ra chất chuyển hóa hoạt động được gọi là calcitriol. Nồng độ trong máu của 25OHD là phản ánh những dự trữ vitamine D của một cá thể (điều mà ta gọi là statut vitaminique D) và là một sự nhất trí.
Vitamine D là cần thiết cho “sức khỏe xương” và sự tăng trưởng, và nó là một tác nhân quan trọng của sự điều hòa của chuyển hóa phospho-calcique. Sự cho bổ sung vitamine D, với điều kiện đủ liều và với điều kiện được uống kèm theo calcium hoặc được cho ở những bệnh nhân có cung cấp canxi đúng đắn, cho phép làm giảm một cách vừa phải, nhưng một cách đáng kể, nguy cơ gãy do loãng xương ở những người trên 70 tuổi, sau cùng cho phép tối ưu hóa tính hiệu quả của những điều trị bệnh loãng xương.
NHỮNG KẾT QUẢ MÂU THUẪN
Vitamine D cũng có những tác dụng lên những chức năng khác của cơ thể, tuy nhiên cần phải xác nhận bởi những thử nghiệm có quy mô lớn. Thật vậy, nhiều công trình nghiên cứu can thiệp (études d’intervention) được công bố mới đây báo cáo những kết quả mâu thuẫn. Trong những công trình này, vitamine D khi thì có tác dụng tốt hơn placebo, khi thì không. Vậy những kết quả này không cho phép một kết luận dứt điểm về những tác dụng “không cổ điển” của vitamine D.
Từ cuộc tranh luận về vai trò của vitamine D này rút ra một message chủ yếu, được chia xẻ bởi hai diễn giả : sự bất túc vitamine D là rất thường gặp trong những vùng của chúng ta, chủ yếu vào mùa đông và vào mùa xuân. Vậy điều cần thiết là cải thiện statut vitaminique của dân chúng.
Ngoài ra có phải định lượng 25OHD máu trước khi kê đơn vitamine D và chỉ cho nó ở những người bị thiếu hụt ? Câu trả lời của các giáo sư cho câu hỏi này là rất rõ ràng : tất cả hai đều nghĩ rằng sự định lượng này là vô ích trong đại đa số các trường hợp vì những lý do phí tổn (11,34 euro) và tính vô hại của vitamine D khi được cho với những liều vừa phải, và điều này ngay cả ở những người không thiếu hụt vitamine D. Đôi khi có một số tình huống lâm sàng mà sự định lượng này vẫn quan trọng và phải được bồi hoàn bởi Assurance-maladie : những tình huống xương dễ vỡ (fragilité osseuse), được xác định bởi những gãy xương ít chấn thương hay một mật độ khoáng xương thấp, bệnh thận mãn tính và những trường hợp hấp thụ kém (malabsorption). Sự định lượng này cũng rất quan trọng trong những thăm dò những bất thường của chuyển hóa của calcium hay của phosphore.
Những ý kiến của các chuyên gia khác nhau về những cung cấp thích hợp vitamine D để cải thiện statut vitaminique của dân chúng và những cách thức dùng nó.
Mặc dầu những cung cấp vitamine D trong thức ăn, ở Pháp và ở Bỉ, trung bình khoảng 100-150 đơn vị/ngày, các chuyên gia cho rằng những cung cấp từ 400 đến 800 đơn vị/ngày (nghĩa là 4 đến 8 lần quan trọng hơn) là thích đáng đối với dân chúng, từ khi sinh đến 60-65 tuổi. GS Jean-Claude Souberbielle đánh giá rằng sự cho bổ sung vitamine D không bắt buộc giữa tháng tư và tháng 10 ở những người có sức khoẻ tốt, tiếp xúc với ánh nắng mặt trời (một cách hợp lý), nhưng sự bổ sung này có lẽ cần giữa tháng 11 và tháng ba ở những người trên 60 tuổi có những yếu tố nguy cơ thiếu hụt (béo phì, da sắc tố, không hoạt động ngoài trời…) hay những bệnh nhân bị những bệnh lý mãn tính. Trong những trường hợp này, GS Souberbielle nghĩ rằng một liều lượng 1200 đơn vị mỗi ngày sẽ thích hợp hơn.
Về phía mình, GS Mathieu chủ trương duy trì những liều chuẩn 800 đơn vị/ngày, đồng thời nêu lên rằng càng ngày càng có những luận cứ khoa học ủng hộ những liều cao hơn nếu ta mong muốn tận dụng những tác dụng không phải trên xương của vitamine D (thí dụ phòng ngừa bệnh đái đường). Trong trường hợp này, lý tưởng là phải cho bổ sung hàng ngày. Thế mà để tối ưu hóa sự tuân thủ điều trị, các thầy thuốc thường kê đơn những liều “cách quãng”. Để bảo tồn lợi ích này, lý tưởng là tránh những liều quá mạnh, quá cách quãng, khoảng thời gian tối đa giữa hai liều không được vượt quá một tháng.
Kết cục, hai thuyết trình viên đã đi đến kết luận : thứ nhất, hiện nay những cung cấp vitamine D không đủ để đáp ứng những nhu cầu của dân chúng và phải gia tăng liều. Thứ hai, không cần định lượng 25OHD trước khi cho bổ sung ngoại trừ những tình huống lâm sàng được xác định rất rõ.
(LE FIGARO 1/12/2014)
Theo đúng nghĩa, vitamine D không đáp ứng với định nghĩa của một vitamine (một sản phẩm mà có thể cần với lượng nhỏ và cơ thể không thể tổng hợp được) vì lẽ nguồn chủ yếu phát xuất từ sự tổng hợp vitamine D khi ta tiếp xúc da của chúng ta với những tia tử ngoại B (UVB) được mặt trời mang lại. Thế mà, từ tháng 11 đến tháng 3, những UVB này gần như vắng mặt, làm cho sự tổng hợp vitamine D không thể thực hiện. Một sự “thiếu hụt” (carence) có thể được giải quyết nhờ những nguồn thức ăn như cá mỡ miền biển (saumon, sardine..) và những thức ăn được tăng cường vitamine D. Để trở nên hoạt tính, vitamine D phải được biến hóa hai lần. Trước hết ở gan, thành 25-hydroxyvitamine D (25OHD), rồi trong thận, để sinh ra chất chuyển hóa hoạt động được gọi là calcitriol. Nồng độ trong máu của 25OHD là phản ánh những dự trữ vitamine D của một cá thể (điều mà ta gọi là statut vitaminique D) và là một sự nhất trí.
Vitamine D là cần thiết cho “sức khỏe xương” và sự tăng trưởng, và nó là một tác nhân quan trọng của sự điều hòa của chuyển hóa phospho-calcique. Sự cho bổ sung vitamine D, với điều kiện đủ liều và với điều kiện được uống kèm theo calcium hoặc được cho ở những bệnh nhân có cung cấp canxi đúng đắn, cho phép làm giảm một cách vừa phải, nhưng một cách đáng kể, nguy cơ gãy do loãng xương ở những người trên 70 tuổi, sau cùng cho phép tối ưu hóa tính hiệu quả của những điều trị bệnh loãng xương.
NHỮNG KẾT QUẢ MÂU THUẪN
Vitamine D cũng có những tác dụng lên những chức năng khác của cơ thể, tuy nhiên cần phải xác nhận bởi những thử nghiệm có quy mô lớn. Thật vậy, nhiều công trình nghiên cứu can thiệp (études d’intervention) được công bố mới đây báo cáo những kết quả mâu thuẫn. Trong những công trình này, vitamine D khi thì có tác dụng tốt hơn placebo, khi thì không. Vậy những kết quả này không cho phép một kết luận dứt điểm về những tác dụng “không cổ điển” của vitamine D.
Từ cuộc tranh luận về vai trò của vitamine D này rút ra một message chủ yếu, được chia xẻ bởi hai diễn giả : sự bất túc vitamine D là rất thường gặp trong những vùng của chúng ta, chủ yếu vào mùa đông và vào mùa xuân. Vậy điều cần thiết là cải thiện statut vitaminique của dân chúng.
Ngoài ra có phải định lượng 25OHD máu trước khi kê đơn vitamine D và chỉ cho nó ở những người bị thiếu hụt ? Câu trả lời của các giáo sư cho câu hỏi này là rất rõ ràng : tất cả hai đều nghĩ rằng sự định lượng này là vô ích trong đại đa số các trường hợp vì những lý do phí tổn (11,34 euro) và tính vô hại của vitamine D khi được cho với những liều vừa phải, và điều này ngay cả ở những người không thiếu hụt vitamine D. Đôi khi có một số tình huống lâm sàng mà sự định lượng này vẫn quan trọng và phải được bồi hoàn bởi Assurance-maladie : những tình huống xương dễ vỡ (fragilité osseuse), được xác định bởi những gãy xương ít chấn thương hay một mật độ khoáng xương thấp, bệnh thận mãn tính và những trường hợp hấp thụ kém (malabsorption). Sự định lượng này cũng rất quan trọng trong những thăm dò những bất thường của chuyển hóa của calcium hay của phosphore.
Những ý kiến của các chuyên gia khác nhau về những cung cấp thích hợp vitamine D để cải thiện statut vitaminique của dân chúng và những cách thức dùng nó.
Mặc dầu những cung cấp vitamine D trong thức ăn, ở Pháp và ở Bỉ, trung bình khoảng 100-150 đơn vị/ngày, các chuyên gia cho rằng những cung cấp từ 400 đến 800 đơn vị/ngày (nghĩa là 4 đến 8 lần quan trọng hơn) là thích đáng đối với dân chúng, từ khi sinh đến 60-65 tuổi. GS Jean-Claude Souberbielle đánh giá rằng sự cho bổ sung vitamine D không bắt buộc giữa tháng tư và tháng 10 ở những người có sức khoẻ tốt, tiếp xúc với ánh nắng mặt trời (một cách hợp lý), nhưng sự bổ sung này có lẽ cần giữa tháng 11 và tháng ba ở những người trên 60 tuổi có những yếu tố nguy cơ thiếu hụt (béo phì, da sắc tố, không hoạt động ngoài trời…) hay những bệnh nhân bị những bệnh lý mãn tính. Trong những trường hợp này, GS Souberbielle nghĩ rằng một liều lượng 1200 đơn vị mỗi ngày sẽ thích hợp hơn.
Về phía mình, GS Mathieu chủ trương duy trì những liều chuẩn 800 đơn vị/ngày, đồng thời nêu lên rằng càng ngày càng có những luận cứ khoa học ủng hộ những liều cao hơn nếu ta mong muốn tận dụng những tác dụng không phải trên xương của vitamine D (thí dụ phòng ngừa bệnh đái đường). Trong trường hợp này, lý tưởng là phải cho bổ sung hàng ngày. Thế mà để tối ưu hóa sự tuân thủ điều trị, các thầy thuốc thường kê đơn những liều “cách quãng”. Để bảo tồn lợi ích này, lý tưởng là tránh những liều quá mạnh, quá cách quãng, khoảng thời gian tối đa giữa hai liều không được vượt quá một tháng.
Kết cục, hai thuyết trình viên đã đi đến kết luận : thứ nhất, hiện nay những cung cấp vitamine D không đủ để đáp ứng những nhu cầu của dân chúng và phải gia tăng liều. Thứ hai, không cần định lượng 25OHD trước khi cho bổ sung ngoại trừ những tình huống lâm sàng được xác định rất rõ.
(LE FIGARO 1/12/2014)
6/ RUNG NHĨ LÀ GÌ ?
GS Gilles Montalescot
Chef du service de cardiologie
Président du groupe de recherche
et d’éducation Action
Institut de cardiologie
CHU Pitié-Salpetrière
Chef du service de cardiologie
Président du groupe de recherche
et d’éducation Action
Institut de cardiologie
CHU Pitié-Salpetrière
 Những
tiếng đập của tim được kiểm soát bởi những xung động điện đi xuyên qua
tim theo những circuit được xác định trước. Những xung động nhỏ này gây
nên sự co bóp của các tâm nhĩ và tâm thất theo một thứ tự nào đó, để đẩy
máu vào khắp cơ thể. Những xung động điện đều đặn này được gây nên bởi
một stimulateur tự nhiên của tim được gọi là “nút xoang” (noeud
sinusal).
Những
tiếng đập của tim được kiểm soát bởi những xung động điện đi xuyên qua
tim theo những circuit được xác định trước. Những xung động nhỏ này gây
nên sự co bóp của các tâm nhĩ và tâm thất theo một thứ tự nào đó, để đẩy
máu vào khắp cơ thể. Những xung động điện đều đặn này được gây nên bởi
một stimulateur tự nhiên của tim được gọi là “nút xoang” (noeud
sinusal).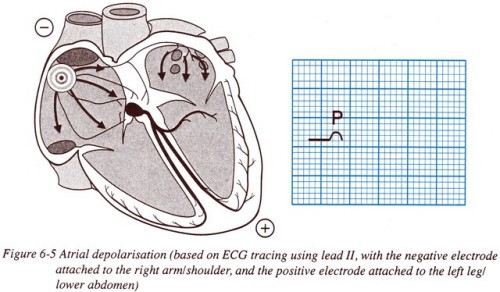 Rung nhĩ là một rối loạn nhịp tim do sự mất tổ chức (fibrillation) của những xung động này ở các tâm nhĩ (auriculaire).
Rung nhĩ là một rối loạn nhịp tim do sự mất tổ chức (fibrillation) của những xung động này ở các tâm nhĩ (auriculaire). Những
triệu chứng thường gặp nhất là hồi hộp, chóng mặt, khó chịu ở ngực, khó
thở. Bất hạnh thay sự phát hiện rung nhĩ đôi khi do một biến chứng, tai
biến mạch máu não hay nhất là phù phổi cấp tính.
Những
triệu chứng thường gặp nhất là hồi hộp, chóng mặt, khó chịu ở ngực, khó
thở. Bất hạnh thay sự phát hiện rung nhĩ đôi khi do một biến chứng, tai
biến mạch máu não hay nhất là phù phổi cấp tính.Nguy cơ rung nhĩ gia tăng với tuổi. Như thế, vào năm 60 tuổi, cứ 50 người thì có một bị rung nhĩ, và vào năm 80 tuổi, cứ 10 người thì có một bị rung nhĩ. Mặc dầu có thể có vài tố bẩm di truyền, nguy cơ chủ yếu được liên kết với sự hiện diện của một cao huyết áp (thường không được biết hay kiểm soát tồi), một bệnh động mạch vành (được biết hay không), một bệnh van tim (van động mạch chủ hay van hai lá), một bệnh phổi (nghẽn tắc động mạch phổi hay viêm phổi) hay hiếm hơn một bệnh tuyến giáp. Hầu như mọi bệnh tim đều có nguy cơ rung nhĩ. Biết những nguyên nhân của rung nhĩ, đó là có thể thực hiện phòng ngửa. Phát hiện cao huyết áp và bệnh đái đường, ngừng hút thuốc, khám tim và phổi và thực hiện vài xét nghiệm máu. Biết khả năng bị rung nhĩ, đó cũng là học cách tự phát hiện, bằng cách bắt mạch. Nếu mạch không đều cần thực hiện điện tâm đồ !
Nếu tai biến mạch máu não là hậu quả đáng sợ nhất của rung nhĩ, những biến chứng khác cũng đáng sợ, đặc biệt là tim. Nếu rung nhĩ không được kiềm chế, và đặc biệt nếu tần số tim tăng cao, nó có thể làm giảm chức năng tim và gây suy tim.
 Suy
tim có thể được biểu hiện bởi phù trong phần dưới của các cẳng chân hay
trong phổi. Ngược lại, một cách ngẫu nhiên hay nhờ điều trị, tần số tim
có thể quá thấp, là nguyên nhân của tình trạng khó ở hay mệt. Tất cả
những tình huống này cần một đảm nhận bởi chuyên khoa tim.
Suy
tim có thể được biểu hiện bởi phù trong phần dưới của các cẳng chân hay
trong phổi. Ngược lại, một cách ngẫu nhiên hay nhờ điều trị, tần số tim
có thể quá thấp, là nguyên nhân của tình trạng khó ở hay mệt. Tất cả
những tình huống này cần một đảm nhận bởi chuyên khoa tim.Sự đảm nhận này nhờ đến những kỹ thuật chẩn đoán và điều trị mới. Điện tâm đồ và siêu âm tim là một phần của bilan đầu tiên. Đôi khi một siêu âm qua thực quản (ống thông được đặt trong thực quản) là cần thiết để bổ sung bilan tim.
Rất thường, rung nhĩ không thường trực nhưng nguy cơ biến chứng giống nhau. Ngược lại có được bằng cớ chẩn đoán khó hơn vì lẽ bệnh nhân khi đó đến với một nhịp trở nên bình thường vào ngày khám bệnh. Holter tim là một điện tâm đồ mang bởi bệnh nhân (ECG portatif), ghi hoạt động điện của tim trong một thời kỳ có thể lên đến 48 giờ. Tuy vậy hiệu năng chẩn đoán của nó vẫn thấp và bây giờ có những công cụ mới để sử dụng. Những holter được mang trong thời gian dài (thời gian ghi điện tâm đồ lên đến một tháng), holter implantable là những máy ghi nhỏ xíu (enregistreur miniaturisé) được đặt vào dưới da một cách tạm thời. Người ta đã chứng tỏ rằng 9% những tai biến mạch máu não, lúc đầu không giải thích được, được liên kết với một rung nhĩ được phát hiện trong 6 tháng sau khi đặt loại holter này. Sau cùng, những bộ ghi những biến cố (enregistreur d’événements) là những ECG thu nhỏ cần sự hợp tác của bệnh nhân. Bệnh nhân phát khởi sự ghi khi cảm thấy những triệu chứng của mình. Những áp dụng đã được phát triển trên những iPhone, cho phép dự kiến những phát hiện rung nhĩ trên quy mô lớn.
Rung nhĩ không còn là một định mệnh nữa, là đối tượng của những điều trị nhằm cải thiện độ dung nạp (tolérance) và nhằm phòng ngừa những biến chứng. Nếu sốc điện vẫn luôn luôn có vai trò để làm biến mất rung nhĩ, những kỹ thuật triệt phá (technique d’ablation) mới, càng ngày càng đơn giản và an toàn, cho phép tấn công vào nguyên nhân điện của rung nhĩ. Hiếm khi được chỉ định de première intention, kỹ thuật triệt phá cũng không được đề nghị quá muộn để có được một tỷ lệ thành công tốt.
Sau cùng, vài bệnh nhân không thể nhận điều trị kháng đông cần thiết được để phòng ngừa những tai biến mạch máu não hay những tái phát của chúng vì những biến chứng xuất huyết. Cho mãi đến nay không thể làm gì khác, bây giờ các thầy thuốc chuyên khoa tim có một giải pháp thay thế cho điều trị kháng đông thường trực với kỹ thuật đóng auricule gauche. Sự thiết đặt một prothèse nhằm bít nhĩ trái này để làm cạn nguồn phát xuất cua những embole và cũng hiệu quả như điều trị kháng đông.
Vậy phải biết về bệnh rung nhĩ, không được tầm thường hóa nó và phải biết phòng ngừa và phát hiện nó như thế nào. Những kỹ thuật chẩn đoán và điều trị đã thay đổi sự xử trí bệnh rung nhĩ.
(LE FIGARO 18/4/2016)
7/ MỐI LIÊN HỆ NÀO GIỮA RUNG NHĨ VÀ TAI BIẾN MẠCH MÁU NÃO ?
Docteur Francine Deltour
Praticien hospitalier
des Urgences cérébro-vasculaires
CHU Pitié-Salpetrière
Praticien hospitalier
des Urgences cérébro-vasculaires
CHU Pitié-Salpetrière
Tai biến mạch máu não được biểu hiện một
cách đột ngột bởi một thiếu sót thần kinh liên kết một hay nhiều của 3
dấu hiệu sau đây : 1.miệng bị lệch ; 2.liệt một cánh tay, của một cẳng
chân hay của toàn bộ một bên của cơ thể (liệt nửa người) ; 3. rối loạn
lời nói (khó tìm ra những chữ hay khó diễn tả chúng). Tai biến mạch máu
não có thể có tính chất ischémie hay xuất huyết. Tai biến mạch máu não
do thiếu máu cục bộ chiếm 80% những trường hợp tai biến mạch máu não. Nó
được liên kết với sự tắc nghẽn bởi một cục máu (hay huyết khối) của một
động mạch trong não. Vùng đối diện mạch máu này không được tưới máu và
do đó thiếu oxy. Những tế bào não bị thương tổn và, nếu không được khai
tắc, nhiên hậu bị chết, tạo nên một nhồi máu não.
Tiên lượng của những tai biến thiếu máu cục bộ não (AIC : accident ischémique cérébral) tùy thuộc vào thời hạn xử trí. Một sự khai thông động mạch bị tắc (recanalisation) phải được thực hiện càng sớm càng tốt. Điều trị chuẩn kết hợp một thrombolyse intraveineuse (làm ta cục máu đông) trong vòng 4 giờ 30 phút sau khi bắt đầu những triệu chứng, tiếp theo sau bởi thrombectomie (lấy đi bằng phương pháp cơ học cục máu đông gây tắc động mạch) trong 6 giờ. Tính hiệu quả của phối hợp điều trị này được chứng tỏ rất mới đây bởi những công trình nghiên cứu quốc tế, cho phép bệnh nhân nạn nhân của một tai biến mạch máu não lấy lại khả năng độc lập vào tháng thứ ba trong gần 50% các trường hợp.
Trên 2 triệu tai biến mạch máu não xảy ra hàng năm ở châu Âu, 400.000 là do rung nhĩ, hoặc 20% những tai biến mạch máu não. Nguy cơ bị tai biến mạch máu não thiếu máu cục bộ (AIC) là 3 đến 5 lần cao hơn ở những người bị rung nhĩ, so với những người không bị rung nhĩ. Nguy cơ này gia tăng với tuổi. Rung nhĩ là nguyên nhân dẫn đầu của AIC ở những người trên 80 tuổi. Khi chuyển qua rung nhĩ, xét vì sự chảy rối của luồng máu, một cục máu đông (thrombus : huyết khối) có thể được tạo thành trong tâm nhĩ, rồi được đẩy vào trong những động mạch của não, gây tắc nghẽn. Chính vào lúc đó mà những dấu hiệu tai biến mạch máu não xuất hiện.
KHI MỘT RUNG NHĨ ĐƯỢC PHÁT HIỆN, BUỘC PHẢI ĐIỀU TRỊ KHÁNG ĐÔNG.
Những tai biến mạch máu não do thiếu máu cục bộ do rung nhĩ có tiên lượng ít tốt hơn những tai biến khác. Những cục máu đông được tạo thành trong tim vì lớn hơn, nên chúng làm tắc những động mạch não có đường kính lớn hơn, tước mất tuần hoàn máu những vùng não lớn hơn. Chính vì vậy, những bệnh nhân bị tai biến mạch máu não do thiếu máu cục bộ vì một rung nhĩ, có một phế tật nặng nề hơn những bệnh nhân không rung nhĩ, với một tỷ lệ tử vong lớn hơn (33% đến một tháng so với 16% không rung nhĩ)
Rung nhĩ có thể đã được biết vào lúc tai biến mạch máu não thiếu máu cục bộ hay được khám phá vào dịp này. Nếu nó không được tìm thấy vào lúc tai biến mạch máu não và nếu không tìm thấy những nguyên nhân khác, rung nhĩ được tìm kiếm một cách chu đáo lúc bệnh nhận ra viện bằng những holter ECG longue durée (nhất là nếu bệnh nhân càng lớn tuổi). Thật vậy, rung nhĩ không thường trực (được gọi là kịch phát) có thể là nguyên nhân của tai biến, mặc dầu không được phát hiện vào lúc những thăm dò ban đầu và được khám phá sau này. Sự tìm kiếm rung nhĩ là quan trọng vì lẽ sự khám phá nó chi phối điều trị phòng ngừa tối ưu. Ngay khi rung nhĩ được chứng tỏ, buộc phải thực hiện một điều trị chống đông hiệu quả.
Sau một tai biến mạch máu não do rung nhĩ, điều trị kháng đông hiệu quả là điều trị phòng ngừa quy chiếu. Nó phòng ngừa một tai biến mới bằng cách làm loãng máu (tác dụng lên những yếu tố đông máu), điều này hạn chế nguy cơ tạo thành những huyết khối trong tim. Điều trị này phải được theo đuổi suốt đời. Có hai loại thuốc kháng đông dùng bằng đường miệng.
– những antivitamine K (AVK), có tác dụng phong bế hoạt tính của vitamine K, vitamine cần thiết trong quá trình đông máu. Những thuốc kháng đông này cần một theo dõi cẩn thận (định lượng INR, một trong chỉ dấu của sự truyền máu) bởi một lấy máu đều đặn nhằm điều chỉnh liều lượng của thuốc, mà nồng độ trong máu có thể biến thiên tùy theo chế độ ăn uống hay những giao thoa thuốc.
– những thuốc kháng đông trực tiếp dùng bằng đường miệng (AOD : anticoagulant oral direct), những thuốc mới hiện diện trên thị trường châu Âu từ 2009, có tác dụng ức chế sự tạo thành thrombine, men chủ yếu của quá trình đông máu. Các thuốc kháng đông trực tiếp này không cần kiểm soát đông máu đều đặn. Những AOD là một giải pháp thay thế cho AVK.
Trong vài tình huống, những thuốc kháng đông có thể bị chống chỉ định. Trong trường hợp này, sự đóng lại auricule gauche có thể là một giải pháp điều trị thay thế.
Tai biến thiếu máu cục bộ não là một biến chứng nghiêm trọng của rung nhĩ. Phát hiện nó là điều thiết yếu và cho phép thiết đặt một điều trị phòng ngừa tối ưu, như thế tránh một phế tật thần kinh nặng nề, đôi khi gây tử vong.
(LE FIGARO 18/4/2016)
Tiên lượng của những tai biến thiếu máu cục bộ não (AIC : accident ischémique cérébral) tùy thuộc vào thời hạn xử trí. Một sự khai thông động mạch bị tắc (recanalisation) phải được thực hiện càng sớm càng tốt. Điều trị chuẩn kết hợp một thrombolyse intraveineuse (làm ta cục máu đông) trong vòng 4 giờ 30 phút sau khi bắt đầu những triệu chứng, tiếp theo sau bởi thrombectomie (lấy đi bằng phương pháp cơ học cục máu đông gây tắc động mạch) trong 6 giờ. Tính hiệu quả của phối hợp điều trị này được chứng tỏ rất mới đây bởi những công trình nghiên cứu quốc tế, cho phép bệnh nhân nạn nhân của một tai biến mạch máu não lấy lại khả năng độc lập vào tháng thứ ba trong gần 50% các trường hợp.
Trên 2 triệu tai biến mạch máu não xảy ra hàng năm ở châu Âu, 400.000 là do rung nhĩ, hoặc 20% những tai biến mạch máu não. Nguy cơ bị tai biến mạch máu não thiếu máu cục bộ (AIC) là 3 đến 5 lần cao hơn ở những người bị rung nhĩ, so với những người không bị rung nhĩ. Nguy cơ này gia tăng với tuổi. Rung nhĩ là nguyên nhân dẫn đầu của AIC ở những người trên 80 tuổi. Khi chuyển qua rung nhĩ, xét vì sự chảy rối của luồng máu, một cục máu đông (thrombus : huyết khối) có thể được tạo thành trong tâm nhĩ, rồi được đẩy vào trong những động mạch của não, gây tắc nghẽn. Chính vào lúc đó mà những dấu hiệu tai biến mạch máu não xuất hiện.
KHI MỘT RUNG NHĨ ĐƯỢC PHÁT HIỆN, BUỘC PHẢI ĐIỀU TRỊ KHÁNG ĐÔNG.
Những tai biến mạch máu não do thiếu máu cục bộ do rung nhĩ có tiên lượng ít tốt hơn những tai biến khác. Những cục máu đông được tạo thành trong tim vì lớn hơn, nên chúng làm tắc những động mạch não có đường kính lớn hơn, tước mất tuần hoàn máu những vùng não lớn hơn. Chính vì vậy, những bệnh nhân bị tai biến mạch máu não do thiếu máu cục bộ vì một rung nhĩ, có một phế tật nặng nề hơn những bệnh nhân không rung nhĩ, với một tỷ lệ tử vong lớn hơn (33% đến một tháng so với 16% không rung nhĩ)
Rung nhĩ có thể đã được biết vào lúc tai biến mạch máu não thiếu máu cục bộ hay được khám phá vào dịp này. Nếu nó không được tìm thấy vào lúc tai biến mạch máu não và nếu không tìm thấy những nguyên nhân khác, rung nhĩ được tìm kiếm một cách chu đáo lúc bệnh nhận ra viện bằng những holter ECG longue durée (nhất là nếu bệnh nhân càng lớn tuổi). Thật vậy, rung nhĩ không thường trực (được gọi là kịch phát) có thể là nguyên nhân của tai biến, mặc dầu không được phát hiện vào lúc những thăm dò ban đầu và được khám phá sau này. Sự tìm kiếm rung nhĩ là quan trọng vì lẽ sự khám phá nó chi phối điều trị phòng ngừa tối ưu. Ngay khi rung nhĩ được chứng tỏ, buộc phải thực hiện một điều trị chống đông hiệu quả.
Sau một tai biến mạch máu não do rung nhĩ, điều trị kháng đông hiệu quả là điều trị phòng ngừa quy chiếu. Nó phòng ngừa một tai biến mới bằng cách làm loãng máu (tác dụng lên những yếu tố đông máu), điều này hạn chế nguy cơ tạo thành những huyết khối trong tim. Điều trị này phải được theo đuổi suốt đời. Có hai loại thuốc kháng đông dùng bằng đường miệng.
– những antivitamine K (AVK), có tác dụng phong bế hoạt tính của vitamine K, vitamine cần thiết trong quá trình đông máu. Những thuốc kháng đông này cần một theo dõi cẩn thận (định lượng INR, một trong chỉ dấu của sự truyền máu) bởi một lấy máu đều đặn nhằm điều chỉnh liều lượng của thuốc, mà nồng độ trong máu có thể biến thiên tùy theo chế độ ăn uống hay những giao thoa thuốc.
– những thuốc kháng đông trực tiếp dùng bằng đường miệng (AOD : anticoagulant oral direct), những thuốc mới hiện diện trên thị trường châu Âu từ 2009, có tác dụng ức chế sự tạo thành thrombine, men chủ yếu của quá trình đông máu. Các thuốc kháng đông trực tiếp này không cần kiểm soát đông máu đều đặn. Những AOD là một giải pháp thay thế cho AVK.
Trong vài tình huống, những thuốc kháng đông có thể bị chống chỉ định. Trong trường hợp này, sự đóng lại auricule gauche có thể là một giải pháp điều trị thay thế.
Tai biến thiếu máu cục bộ não là một biến chứng nghiêm trọng của rung nhĩ. Phát hiện nó là điều thiết yếu và cho phép thiết đặt một điều trị phòng ngừa tối ưu, như thế tránh một phế tật thần kinh nặng nề, đôi khi gây tử vong.
(LE FIGARO 18/4/2016)
8/ LOẠN NHỊP TIM : THÀNH CÔNG CỦA KỸ THUẬT LAI TẠP (TECHNIQUE HYBRIDE)
GS Bertrand Marcheix, thầy thuốc ngoại tim mạch (CHU de Toulouse) mô tả can thiệp vi xâm nhập cải tiến này ở Pháp, với vidéothoracoscopie, để điều trị những rung nhĩ.
Hỏi : Một loạn nhịp tim hay rung nhĩ phát khởi như thế nào ?
GS Bertrand Marcheix : Đó là một bệnh rất thường gặp, ảnh hưởng lên 750.000 người ở Pháp. Một hoạt động vô tổ chức của các tâm nhĩ khiến tim mất khả năng co bóp và một nhịp tim quá nhanh, không đều, gây mệt, khó thở và hồi hộp. Ngay khi xuất hiện những triệu chứng, chẩn đoán được xác lập nhờ điện tâm đồ. Hỏi : Nguy cơ là gì ?
Hỏi : Nguy cơ là gì ?
GS Bertrand Marcheix : Ta sợ nhất là sự tạo thành của một cục máu đông trong tâm nhĩ, gây nên một tai biến mạch máu não. Một suy tim cũng có thể dẫn đến phù phổi.
Hỏi : Ta biết nguồn gốc của rối loạn nhịp này như thế nào ?
GS Bertrand Marcheix : Có hai dạng rung nhĩ. 1. Rung nhĩ thứ phát một bệnh của van tim hay của động mạch vành. 2. Một rung nhĩ riêng rẻ.
Hỏi : Tùy theo dạng, ta điều trị loạn nhịp này như thế nào ?
GS Bertrand Marcheix : Trong dạng thứ phát một bệnh tim, ta điều trị nguyên nhân. Trong dạng riêng rẻ (FA isolée), trong thì đầu đó là thực hiện một điều trị bằng thuốc phối hợp một thuốc kháng đông và một thuốc chống loạn nhịp. Một sốc điện ngoài (choc électrique externe) với gây mê trong thời gian ngắn cũng có thể được đề nghị. Đối với những dạng dai dẳng hơn, một điều trị can thiệp đôi khi cần thiết. Một cathéter được đưa vào trong tĩnh mạch đùi, ở vùng bẹn, rồi được đưa đến tận tim để đốt những vùng nguồn gốc của loạn nhịp.
Hỏi : Tính hiệu quả của những điều trị này là gì ?
GS Bertrand Marcheix : Nhờ thuốc, ta thu được 40% những kết quả tốt với một sự cải thiện rõ rệt những triệu chứng trong một năm. Nhưng những tác dụng phụ là quan trọng (những vấn đề tuyến giáp, mệt…). Với sự liên kết của một điều trị can thiệp, ta quan sát 60% những đáp ứng tốt lúc một năm.
Hỏi : Sau một năm cải thiện, xảy ra điều gì ?
GS Bertrand Marcheix : Các loại thuốc có một tính hiệu quả không đủ tức thời đối với một tỷ lệ quan trọng các bệnh nhân. Đối với những bệnh nhân khác, sau nhiều năm các kết quả xuống cấp, cần một hay nhiều can thiệp mới.
Hỏi : Đối với những loạn nhịp dai dẳng, kỹ thuật lai tạp (technique hybride), được dùng ở châu Âu nhưng cải tiến ở Pháp, nhằm điều gì ?
GS Bertrand Marcheix : Đó là một thủ thuật nội-ngoại khoa (procédure médico-chirurgicale), do đó có thuật ngữ “hybride”, nghĩa là, trong cùng một thao tác, thực hiện một can thiệp ngoại khoa vi xâm nhập dưới sự hướng dẫn của vidéo, rồi một kiểm soát và, nếu cần, một bổ sung điều trị bằng cathétérisme. Thầy thuốc mổ tim thực hiện hai đường xẻ nhỏ ở mỗi bên ngực để đưa vào đó một minicaméra và những dụng cụ ngoại khoa. Mục tiêu là đốt (coaguler) bề mặt của nhĩ trái, nơi định vị những vùng gây loạn nhịp.
Hỏi : Giai đoạn hai diễn ra như thế nào ?
GS Bertrand Marcheix : Một thầy thuốc chuyên về nhịp tim (rythmologue) đưa một cathéter qua tĩnh mạch đùi đến tận nhĩ trái. Ống thông này được trang bị ở đầu mút một capteur de contrôle, cho phép đảm bảo sự phá hủy hoàn toàn của những ổ loạn nhịp. Nếu còn những ổ tồn đọng, ông ta đốt chúng bằng cathétérisme.
Hỏi : Ta có được những kết quả nào với kỹ thuật lai tạp này ?
GS Bertrand Marcheix : Trong 6 trung tâm châu Âu mà kỹ thuật lai tạp này được sử dụng (chủ yếu ở Đức và Hòa Lan), nó cho phép có được tỷ lệ thành công 90%. Hàng ngàn bệnh nhân đã được mổ với những kết quả ngoạn mục, được công bố trong những tạp chí khoa học nghiêm túc, như tạp chí nổi tiếng “Journal of the American College of Cardiology”. Sự trở lại một nhịp tim bình thường xảy ra tức thì sau cuộc mổ.
Hỏi : Có những chống chỉ định đối với sự sử dụng kỹ thuật này không ?
GS Bertrand Marcheix : Ta không thể sử dụng nó khi rung nhĩ đã xảy ra quá lâu (trên 5 năm), trong trường hợp suy hô hấp nặng hay trong trường hợp có tiền sử mổ ngực.
Hỏi : Trong trung tâm nào của Pháp hôm nay ta hưởng được tiến bộ này ?
GS Bertrand Marcheix : Kỹ thuật này được thực hiện ở CHU de Toulouse trong khoa ngoại tim mạch (Dr Grunenwald) và khoa tim (Drs Rollin et Maury). Chúng tôi đang tiến hành một công trình nghiên cứu trên 12 bệnh nhân, trong mục đích thực hiện một công trình nghiên cứu khác, quy mô quốc gia.
(PARIS MATCH 25/2-2/3/2016)
GS Bertrand Marcheix, thầy thuốc ngoại tim mạch (CHU de Toulouse) mô tả can thiệp vi xâm nhập cải tiến này ở Pháp, với vidéothoracoscopie, để điều trị những rung nhĩ.
Hỏi : Một loạn nhịp tim hay rung nhĩ phát khởi như thế nào ?
GS Bertrand Marcheix : Đó là một bệnh rất thường gặp, ảnh hưởng lên 750.000 người ở Pháp. Một hoạt động vô tổ chức của các tâm nhĩ khiến tim mất khả năng co bóp và một nhịp tim quá nhanh, không đều, gây mệt, khó thở và hồi hộp. Ngay khi xuất hiện những triệu chứng, chẩn đoán được xác lập nhờ điện tâm đồ.
 Hỏi : Nguy cơ là gì ?
Hỏi : Nguy cơ là gì ?GS Bertrand Marcheix : Ta sợ nhất là sự tạo thành của một cục máu đông trong tâm nhĩ, gây nên một tai biến mạch máu não. Một suy tim cũng có thể dẫn đến phù phổi.
Hỏi : Ta biết nguồn gốc của rối loạn nhịp này như thế nào ?
GS Bertrand Marcheix : Có hai dạng rung nhĩ. 1. Rung nhĩ thứ phát một bệnh của van tim hay của động mạch vành. 2. Một rung nhĩ riêng rẻ.
Hỏi : Tùy theo dạng, ta điều trị loạn nhịp này như thế nào ?
GS Bertrand Marcheix : Trong dạng thứ phát một bệnh tim, ta điều trị nguyên nhân. Trong dạng riêng rẻ (FA isolée), trong thì đầu đó là thực hiện một điều trị bằng thuốc phối hợp một thuốc kháng đông và một thuốc chống loạn nhịp. Một sốc điện ngoài (choc électrique externe) với gây mê trong thời gian ngắn cũng có thể được đề nghị. Đối với những dạng dai dẳng hơn, một điều trị can thiệp đôi khi cần thiết. Một cathéter được đưa vào trong tĩnh mạch đùi, ở vùng bẹn, rồi được đưa đến tận tim để đốt những vùng nguồn gốc của loạn nhịp.
Hỏi : Tính hiệu quả của những điều trị này là gì ?
GS Bertrand Marcheix : Nhờ thuốc, ta thu được 40% những kết quả tốt với một sự cải thiện rõ rệt những triệu chứng trong một năm. Nhưng những tác dụng phụ là quan trọng (những vấn đề tuyến giáp, mệt…). Với sự liên kết của một điều trị can thiệp, ta quan sát 60% những đáp ứng tốt lúc một năm.
Hỏi : Sau một năm cải thiện, xảy ra điều gì ?
GS Bertrand Marcheix : Các loại thuốc có một tính hiệu quả không đủ tức thời đối với một tỷ lệ quan trọng các bệnh nhân. Đối với những bệnh nhân khác, sau nhiều năm các kết quả xuống cấp, cần một hay nhiều can thiệp mới.
Hỏi : Đối với những loạn nhịp dai dẳng, kỹ thuật lai tạp (technique hybride), được dùng ở châu Âu nhưng cải tiến ở Pháp, nhằm điều gì ?
GS Bertrand Marcheix : Đó là một thủ thuật nội-ngoại khoa (procédure médico-chirurgicale), do đó có thuật ngữ “hybride”, nghĩa là, trong cùng một thao tác, thực hiện một can thiệp ngoại khoa vi xâm nhập dưới sự hướng dẫn của vidéo, rồi một kiểm soát và, nếu cần, một bổ sung điều trị bằng cathétérisme. Thầy thuốc mổ tim thực hiện hai đường xẻ nhỏ ở mỗi bên ngực để đưa vào đó một minicaméra và những dụng cụ ngoại khoa. Mục tiêu là đốt (coaguler) bề mặt của nhĩ trái, nơi định vị những vùng gây loạn nhịp.
Hỏi : Giai đoạn hai diễn ra như thế nào ?
GS Bertrand Marcheix : Một thầy thuốc chuyên về nhịp tim (rythmologue) đưa một cathéter qua tĩnh mạch đùi đến tận nhĩ trái. Ống thông này được trang bị ở đầu mút một capteur de contrôle, cho phép đảm bảo sự phá hủy hoàn toàn của những ổ loạn nhịp. Nếu còn những ổ tồn đọng, ông ta đốt chúng bằng cathétérisme.
Hỏi : Ta có được những kết quả nào với kỹ thuật lai tạp này ?
GS Bertrand Marcheix : Trong 6 trung tâm châu Âu mà kỹ thuật lai tạp này được sử dụng (chủ yếu ở Đức và Hòa Lan), nó cho phép có được tỷ lệ thành công 90%. Hàng ngàn bệnh nhân đã được mổ với những kết quả ngoạn mục, được công bố trong những tạp chí khoa học nghiêm túc, như tạp chí nổi tiếng “Journal of the American College of Cardiology”. Sự trở lại một nhịp tim bình thường xảy ra tức thì sau cuộc mổ.
Hỏi : Có những chống chỉ định đối với sự sử dụng kỹ thuật này không ?
GS Bertrand Marcheix : Ta không thể sử dụng nó khi rung nhĩ đã xảy ra quá lâu (trên 5 năm), trong trường hợp suy hô hấp nặng hay trong trường hợp có tiền sử mổ ngực.
Hỏi : Trong trung tâm nào của Pháp hôm nay ta hưởng được tiến bộ này ?
GS Bertrand Marcheix : Kỹ thuật này được thực hiện ở CHU de Toulouse trong khoa ngoại tim mạch (Dr Grunenwald) và khoa tim (Drs Rollin et Maury). Chúng tôi đang tiến hành một công trình nghiên cứu trên 12 bệnh nhân, trong mục đích thực hiện một công trình nghiên cứu khác, quy mô quốc gia.
(PARIS MATCH 25/2-2/3/2016)
9/ XƠ VỮA ĐỘNG MẠCH : KỸ THUẬT CHỤP HÌNH ẢNH MỚI CHO PHÉP ĐỊNH VỊ NHỮNG MẢNG XƠ VỮA.
Căn bệnh này được biểu hiện bởi sự tạo thành trong các động mạch những mảng xơ vữa canxi hóa. Những mảng này làm hẹp những huyết quản nhưng chủ yếu có nguy cơ vỡ, phát sinh những embole làm tắc tuần hoàn. Một huyết khối ồ ạt của động mạch vành, hoàn toàn bị tắc, là nguyên nhân của phần lớn của nhồi máu cơ tim, những tai biến mạch máu não.. Những mảng rất canxi hóa ổn định nhưng những mảng vôi hóa kém có một nguy cơ cao bị vỡ. Kíp của BS James Rudd (đại học Edimbourg) đã hiệu chính một phương pháp cho phép phân biệt chúng. Phương pháp này sử dụng một traceur radioactif. Chất phóng xạ này gắn vào những mảng không ổn định. Tính phóng xạ phát ra bởi TEP (tomographie par émission de positons), cặp với scanner, sinh ra một hình ảnh của thương tổn nguy hiểm.
(PARIS MATCH 30/7-5/8/2015)
Căn bệnh này được biểu hiện bởi sự tạo thành trong các động mạch những mảng xơ vữa canxi hóa. Những mảng này làm hẹp những huyết quản nhưng chủ yếu có nguy cơ vỡ, phát sinh những embole làm tắc tuần hoàn. Một huyết khối ồ ạt của động mạch vành, hoàn toàn bị tắc, là nguyên nhân của phần lớn của nhồi máu cơ tim, những tai biến mạch máu não.. Những mảng rất canxi hóa ổn định nhưng những mảng vôi hóa kém có một nguy cơ cao bị vỡ. Kíp của BS James Rudd (đại học Edimbourg) đã hiệu chính một phương pháp cho phép phân biệt chúng. Phương pháp này sử dụng một traceur radioactif. Chất phóng xạ này gắn vào những mảng không ổn định. Tính phóng xạ phát ra bởi TEP (tomographie par émission de positons), cặp với scanner, sinh ra một hình ảnh của thương tổn nguy hiểm.
(PARIS MATCH 30/7-5/8/2015)
10/ CÔ ĐƠN VÀ NHỮNG RỐI LOẠN TIM MẠCH
Các nhà nghiên cứu của đại học York (Anh) đã tập hợp những kết quả của 23 công trình nghiên cứu quốc tế dành cho sự tác động của tình trạng cô đơn lên những bệnh tim mạch. Những công trình này, được chọn lọc và đã tập hợp những dữ kiện của 181.000 người trưởng thành, được theo dõi trong một thời kỳ từ 3 đến 21 năm. Trong những năm quan sát này, 4628 biến cố tim (cơn đau thắt ngực, nhồi máu cơ tim, tử vong) đã được liệt kê cũng như 3.200 tai biến mạch máu não. Nguy cơ nhồi máu cơ tim đã xuất hiện gia tăng 29% bởi tình trạng cô độc và nguy cơ tai biến mạch máu não gia tăng 32%. Đối với các tác giả, những kết quả này cho thấy tầm quan trọng của những tiếp xúc xã hội. Họ cũng chỉ rằng sự cô lập là một yếu tố nguy cơ tim mạch mà những biện pháp phòng ngừa có thể được thiết lập.
(PARIS MATCH 4/5-11/5/2016)
BS NGUYỄN VĂN THỊNHCác nhà nghiên cứu của đại học York (Anh) đã tập hợp những kết quả của 23 công trình nghiên cứu quốc tế dành cho sự tác động của tình trạng cô đơn lên những bệnh tim mạch. Những công trình này, được chọn lọc và đã tập hợp những dữ kiện của 181.000 người trưởng thành, được theo dõi trong một thời kỳ từ 3 đến 21 năm. Trong những năm quan sát này, 4628 biến cố tim (cơn đau thắt ngực, nhồi máu cơ tim, tử vong) đã được liệt kê cũng như 3.200 tai biến mạch máu não. Nguy cơ nhồi máu cơ tim đã xuất hiện gia tăng 29% bởi tình trạng cô độc và nguy cơ tai biến mạch máu não gia tăng 32%. Đối với các tác giả, những kết quả này cho thấy tầm quan trọng của những tiếp xúc xã hội. Họ cũng chỉ rằng sự cô lập là một yếu tố nguy cơ tim mạch mà những biện pháp phòng ngừa có thể được thiết lập.
(PARIS MATCH 4/5-11/5/2016)
(22/6/2016)