HỘI CHỨNG ĐỘNG MẠCH VÀNH CẤP TÍNH
(SYNDROME CORONARIEN AIGU)
JEAN-LOUIS VINCENT
Chef du Service de Soins Intensifs
Hôpital Erasme, Bruxelles
Chef du Service de Soins Intensifs
Hôpital Erasme, Bruxelles
PHẦN II
CƠN ĐAU THẮT NGỰC KHÔNG ỔN ĐỊNH
(ANGOR INSTABLE, NSTEMI)
CƠN ĐAU THẮT NGỰC KHÔNG ỔN ĐỊNH
(ANGOR INSTABLE, NSTEMI)
Thuật ngữ cơn đau thắt ngực không ổn định
(angor instable) bao gồm một loạt các hợp chứng lâm sàng trung gian
giữa cơn đau thắt ngực ổn định (angor stable) và nhồi máu cơ tim
(infarctus myocardique).
Cơn đau thắt ngực không ổn định có thể hiện diện dưới các dạng thức khác nhau :
– một cơn đau thắt ngực xuất hiện mới đây (4-8 tuần).
– một cơn đau thắt ngực trầm trọng dần thêm (tần số hoặc cường độ hoặc thời gian của các cơn đau, giảm đáp ứng với các dẫn xuất nitrés) hay tái phát sau một nhồi máu cơ tim.
– một cơn đau thắt ngực kéo dài lúc nghỉ ngơi (> 15-20 phút) nhưng đáp ứng với các dẫn xuất nitrés (nếu không thì có thể đó là nhồi máu cơ tim không có sóng Q).
Chẩn đoán được thực hiện trên cơ sở những biến đổi của điện tâm đồ (biến đổi đoạn ST) và sinh học : chẩn đoán NSTEMI trong trường hợp hiện diện của những chất chỉ dấu sinh học của hoại tử cơ tim (troponine).
Cơn đau thắt ngực không ổn định có thể hiện diện dưới các dạng thức khác nhau :
– một cơn đau thắt ngực xuất hiện mới đây (4-8 tuần).
– một cơn đau thắt ngực trầm trọng dần thêm (tần số hoặc cường độ hoặc thời gian của các cơn đau, giảm đáp ứng với các dẫn xuất nitrés) hay tái phát sau một nhồi máu cơ tim.
– một cơn đau thắt ngực kéo dài lúc nghỉ ngơi (> 15-20 phút) nhưng đáp ứng với các dẫn xuất nitrés (nếu không thì có thể đó là nhồi máu cơ tim không có sóng Q).
Chẩn đoán được thực hiện trên cơ sở những biến đổi của điện tâm đồ (biến đổi đoạn ST) và sinh học : chẩn đoán NSTEMI trong trường hợp hiện diện của những chất chỉ dấu sinh học của hoại tử cơ tim (troponine).
I. CÁC TIÊU CHUẨN BỆNH NẶNG

Có thể dùng thang điểm TIMI (score de TIMI), căn cứ trên 7 yếu tố :
– tuổi trên 65 ;
– ít nhất có 3 yếu tố nguy cơ của bệnh động mạch vành trong các yếu tố sau đây : bệnh sử gia đình, cao huyết áp, tăng cholestérol- huyết (hypercholestérolémie), bệnh đái đường, nghiện thuốc lá.
– hẹp động mạch vành với mức độ đáng kể.
– lệch đoạn ST (déviation du segment T).
– các triệu chứng đau thắt ngực nghiêm trọng (ít nhất 2 cơn trong 24 giờ qua)
– dùng aspirine trong tuần lễ trước.
– gia tăng nồng độ troponine và / hoặc CK-MB.

II. ĐIỀU TRỊ :
Điều trị khởi đầu chủ yếu nhằm vào cải thiện mối quan hệ giữa nhu và cầu oxy của cơ tim.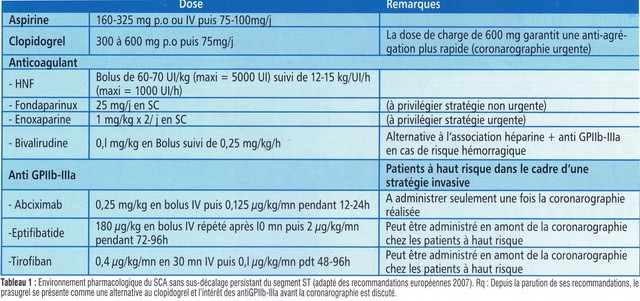
1. THUỐC CHỐNG HUYẾT KHỐI (ANTITHROMBOTICS)
– Sử dụng thuốc kháng đông và những tác nhân chống tiểu cầu (agents antiplaquettaires) được chứng tỏ là có hiệu quả.
Tuy nhiên, một đánh giá nguy cơ xuất huyết phải được thực hiện một cách hệ thống để thích ứng điều trị
– Kháng đông máu hoàn toàn bằng héparine phải được thực hiện trong thời gian cơn đau thắt ngực (thường từ 3-8 ngày),
– hoặc dưới dạng héparine có trọng lượng phân tử thấp (HBPM) : énoxaparine (Clexane, Lovenox) được sử dụng ưu tiên, tiêm tĩnh mạch trực tiếp 30 mg rồi sau đó 1mg/kg mỗi 12 giờ.
– hoặc dưới dạng héparine standard (tiêm tĩnh mạch trực tiếp 4000 đến 5000 đơn vị, rồi sau đó tiêm truyền 1000 đơn vị/giờ nhưng cần thích ứng tùy theo APTT). Điều trị bằng héparine standard được ưa thích hơn ở người già ( > 75 tuổi), nếu một thủ thuật xâm nhập phải được thực hiện (việc ngưng các tác dụng được dễ dàng) hoặc trong trường hợp suy thận.
Điều trị được theo đuổi ít nhất một tuần trong trường hợp chiến lược không xâm nhập, và phải được ngưng 12 giờ sau can thiệp đông mạch vành (angioplastie).
2. ASPIRINE
– cho theo thường lệ 500 mg tiêm tĩnh mạch trực tiếp, sau đó cho 100-400 mg/ngày bằng đường miệng.
– Người ta đã chứng tỏ rằng sự kết hợp aspirine và héparine có lợi hơn là điều trị riêng rẻ.
– Ngược lại, điều trị với thuốc làm tan huyết khối (thrombolyse) không có tác dụng hoặc cho những tác dụng không thuận lợi, vì vậy phép điều trị này không được sử dụng.
3. INHIBITEURS DES RECEPTEURS DE LA GLYCOPROTEINE IIb/IIIa.
Có ba tác nhân ; hiệu quả của chúng chủ yếu được chứng minh đối với những bệnh nhân có nguy cơ cao (hạ đoạn ST, đái đường, troponine tăng cao, bất ổn định huyết động) trong trường hợp điều trị phối hợp bằng nong động mạch vành (angioplastie), và nếu không có nguy cơ xuất huyết cao.
Abciximab (Réopro) : flacon iv 10mg/5ml
– là một kháng thể đơn dòng (anticorps monoclonal)
– được ưa thích khi có phẫu thuật tạo hình động mạch vành
Tirofiban (Aggrastat) : flacon perf 50 ml (0,25mg/ml)
– là một phân tử non peptidique
– được ưa thích hơn khi không có phẫu thuật tạo hình động mạch vành (angioplastie)
– có thể được cho đồng thời với héparine (trong cùng tĩnh mạch).
– liều lượng là 0,4 mcg/kg/phút trong 30 phút, rồi sau đó tiêm truyền liên tục 0,1 mcg/kg/phút trong 2-3 ngày. Các liều lượng này cần được giảm một nửa trong trường hợp suy thận.
Eptifibatide (Integrilin)
– có những tính chất tương tự với tirofiban nhưng tác dụng chống tiểu cầu nhanh hơn. Nguy cơ chính là chảy máu.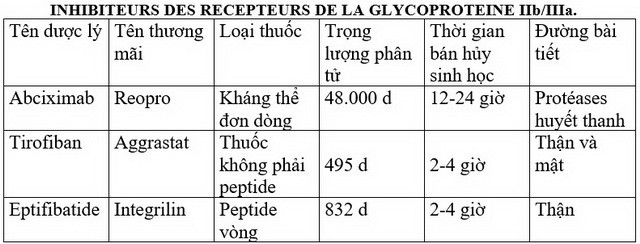
4. INHIBITEURS DES RECEPTEURS A L’ADENOSINE DIPHOSPHATE (ADP)
Ticlopidine (Ticlid) là tác nhân đầu tiên được sử dụng, hiện nay phần lớn được thay thế bởi clopidogrel (Plavix) có ít nguy cơ gây các biến chứng huyết học (neutropénie và thrombocytopénie) hơn và có hiệu quả nhanh hơn.Thuốc này được chỉ định, hoặc để thay thế aspirine (trong trường hợp dung nạp kém) hoặc dùng phối hợp với aspirine với liều lượng 75 mg mỗi ngày (sau một liều lượng tấn công 300mg).Thuốc có thể được dùng kết hợp với các inhibiteurs des récepteurs IIb/IIIa nếu không có nguy cơ xuất huyết đặc biệt. Clopidogrel có thể gây nên nổi ban, ỉa chảy và đôi khi ban xuất huyết huyết khối giảm tiểu cầu (PTT : purpura thrombotique thrombocytopénique).
Có nguy cơ gia tăng chảy máu. Do tác dụng kéo dài của thuốc, người ta do dự khi cho thuốc này trước khi thực hiện phẫu thuật tạo hình động mạch vành (angioplastie) (ít nhất là trong vòng 6 giờ trước khi làm thủ thuật) hoặc trong trường hợp có khả năng phẫu thuật ngoại khoa. Một cách tổng quát, thuốc phải được ngưng sử dụng ít nhất 5 đến 7 ngày trước một can thiệp quan trọng.
Các chất ức chế trực tiếp thrombine như hirudine và các dẫn xuất và argatroban, có một vị trí giới hạn trong các hợp chứng động mạch vành, trừ trong các chống chỉ định với héparine.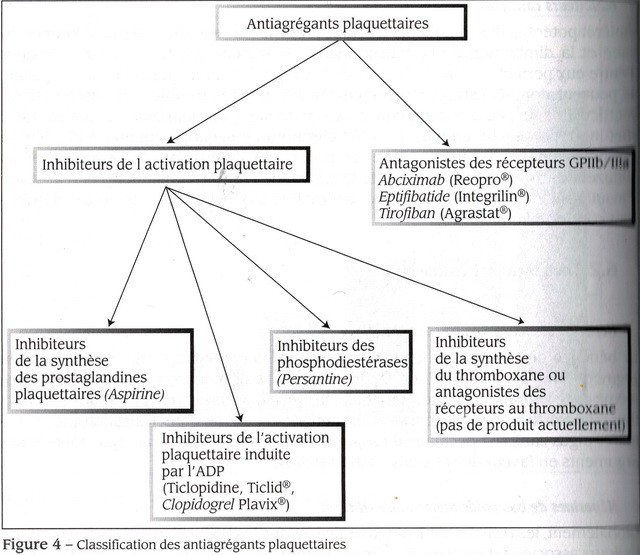
5. ĐIỀU TRỊ CÁC YẾU TỐ LÀM GIA TRỌNG
Các yếu tố làm gia trọng này là : cao huyết áp, loạn nhịp tim, suy tim
6. TÁI THÔNG MÁU (REVASCULARISATION) :
Chụp động mạch vành (coronarographie), tiếp theo sau bởi nong động mạch vành (angioplastie : PCI), phải được thực hiện một cách hệ thống ở những bệnh nhân có nguy cơ theo những cách thức sau :
– cấp cứu trong những trường hợp sau :
– đau ngực kéo dài hay tái diễn mặc dầu điều trị tối đa ;
– bất ổn định huyết động hay suy tim ;
– loạn nhịp thất nặng (tim nhịp nhanh thất duy trì, rung thất) ;
– tăng cao rõ rệt các men cơ tim và/hoặc troponine (các triệu chứng < 12 giờ) ;
– trong 72 giờ, trong trường hợp :
– troponine tăng cao ;
– hạ đoạn ST dao động ;
– các biến đổi dao động của sóng T
– PTCA < 6 tháng ;
– sau CABG ;
– sau nhồi máu mới xảy ra gần đây ;
– FEVG < 40%
– suy thận mãn tính ;
– bệnh đái đường ;
– sự hiện diện của nhiều yếu tố nguy cơ tim mạch
– lên chương trình (không cấp cứu) :
– trong trường hợp không đau tái diễn ;
– trong trường hợp không có dấu hiệu suy tim
– nếu troponine không tăng cao ;
– nếu không có biến đổi ở điện tâm đồ.
Điều trị khởi đầu chủ yếu nhằm vào cải thiện mối quan hệ giữa nhu và cầu oxy của cơ tim.

1. THUỐC CHỐNG HUYẾT KHỐI (ANTITHROMBOTICS)
– Sử dụng thuốc kháng đông và những tác nhân chống tiểu cầu (agents antiplaquettaires) được chứng tỏ là có hiệu quả.
Tuy nhiên, một đánh giá nguy cơ xuất huyết phải được thực hiện một cách hệ thống để thích ứng điều trị
– Kháng đông máu hoàn toàn bằng héparine phải được thực hiện trong thời gian cơn đau thắt ngực (thường từ 3-8 ngày),
– hoặc dưới dạng héparine có trọng lượng phân tử thấp (HBPM) : énoxaparine (Clexane, Lovenox) được sử dụng ưu tiên, tiêm tĩnh mạch trực tiếp 30 mg rồi sau đó 1mg/kg mỗi 12 giờ.
– hoặc dưới dạng héparine standard (tiêm tĩnh mạch trực tiếp 4000 đến 5000 đơn vị, rồi sau đó tiêm truyền 1000 đơn vị/giờ nhưng cần thích ứng tùy theo APTT). Điều trị bằng héparine standard được ưa thích hơn ở người già ( > 75 tuổi), nếu một thủ thuật xâm nhập phải được thực hiện (việc ngưng các tác dụng được dễ dàng) hoặc trong trường hợp suy thận.
Điều trị được theo đuổi ít nhất một tuần trong trường hợp chiến lược không xâm nhập, và phải được ngưng 12 giờ sau can thiệp đông mạch vành (angioplastie).
2. ASPIRINE
– cho theo thường lệ 500 mg tiêm tĩnh mạch trực tiếp, sau đó cho 100-400 mg/ngày bằng đường miệng.
– Người ta đã chứng tỏ rằng sự kết hợp aspirine và héparine có lợi hơn là điều trị riêng rẻ.
– Ngược lại, điều trị với thuốc làm tan huyết khối (thrombolyse) không có tác dụng hoặc cho những tác dụng không thuận lợi, vì vậy phép điều trị này không được sử dụng.
3. INHIBITEURS DES RECEPTEURS DE LA GLYCOPROTEINE IIb/IIIa.
Có ba tác nhân ; hiệu quả của chúng chủ yếu được chứng minh đối với những bệnh nhân có nguy cơ cao (hạ đoạn ST, đái đường, troponine tăng cao, bất ổn định huyết động) trong trường hợp điều trị phối hợp bằng nong động mạch vành (angioplastie), và nếu không có nguy cơ xuất huyết cao.
Abciximab (Réopro) : flacon iv 10mg/5ml
– là một kháng thể đơn dòng (anticorps monoclonal)
– được ưa thích khi có phẫu thuật tạo hình động mạch vành
Tirofiban (Aggrastat) : flacon perf 50 ml (0,25mg/ml)
– là một phân tử non peptidique
– được ưa thích hơn khi không có phẫu thuật tạo hình động mạch vành (angioplastie)
– có thể được cho đồng thời với héparine (trong cùng tĩnh mạch).
– liều lượng là 0,4 mcg/kg/phút trong 30 phút, rồi sau đó tiêm truyền liên tục 0,1 mcg/kg/phút trong 2-3 ngày. Các liều lượng này cần được giảm một nửa trong trường hợp suy thận.
Eptifibatide (Integrilin)
– có những tính chất tương tự với tirofiban nhưng tác dụng chống tiểu cầu nhanh hơn. Nguy cơ chính là chảy máu.

4. INHIBITEURS DES RECEPTEURS A L’ADENOSINE DIPHOSPHATE (ADP)
Ticlopidine (Ticlid) là tác nhân đầu tiên được sử dụng, hiện nay phần lớn được thay thế bởi clopidogrel (Plavix) có ít nguy cơ gây các biến chứng huyết học (neutropénie và thrombocytopénie) hơn và có hiệu quả nhanh hơn.Thuốc này được chỉ định, hoặc để thay thế aspirine (trong trường hợp dung nạp kém) hoặc dùng phối hợp với aspirine với liều lượng 75 mg mỗi ngày (sau một liều lượng tấn công 300mg).Thuốc có thể được dùng kết hợp với các inhibiteurs des récepteurs IIb/IIIa nếu không có nguy cơ xuất huyết đặc biệt. Clopidogrel có thể gây nên nổi ban, ỉa chảy và đôi khi ban xuất huyết huyết khối giảm tiểu cầu (PTT : purpura thrombotique thrombocytopénique).
Có nguy cơ gia tăng chảy máu. Do tác dụng kéo dài của thuốc, người ta do dự khi cho thuốc này trước khi thực hiện phẫu thuật tạo hình động mạch vành (angioplastie) (ít nhất là trong vòng 6 giờ trước khi làm thủ thuật) hoặc trong trường hợp có khả năng phẫu thuật ngoại khoa. Một cách tổng quát, thuốc phải được ngưng sử dụng ít nhất 5 đến 7 ngày trước một can thiệp quan trọng.
Các chất ức chế trực tiếp thrombine như hirudine và các dẫn xuất và argatroban, có một vị trí giới hạn trong các hợp chứng động mạch vành, trừ trong các chống chỉ định với héparine.

5. ĐIỀU TRỊ CÁC YẾU TỐ LÀM GIA TRỌNG
Các yếu tố làm gia trọng này là : cao huyết áp, loạn nhịp tim, suy tim
6. TÁI THÔNG MÁU (REVASCULARISATION) :
Chụp động mạch vành (coronarographie), tiếp theo sau bởi nong động mạch vành (angioplastie : PCI), phải được thực hiện một cách hệ thống ở những bệnh nhân có nguy cơ theo những cách thức sau :
– cấp cứu trong những trường hợp sau :
– đau ngực kéo dài hay tái diễn mặc dầu điều trị tối đa ;
– bất ổn định huyết động hay suy tim ;
– loạn nhịp thất nặng (tim nhịp nhanh thất duy trì, rung thất) ;
– tăng cao rõ rệt các men cơ tim và/hoặc troponine (các triệu chứng < 12 giờ) ;
– trong 72 giờ, trong trường hợp :
– troponine tăng cao ;
– hạ đoạn ST dao động ;
– các biến đổi dao động của sóng T
– PTCA < 6 tháng ;
– sau CABG ;
– sau nhồi máu mới xảy ra gần đây ;
– FEVG < 40%
– suy thận mãn tính ;
– bệnh đái đường ;
– sự hiện diện của nhiều yếu tố nguy cơ tim mạch
– lên chương trình (không cấp cứu) :
– trong trường hợp không đau tái diễn ;
– trong trường hợp không có dấu hiệu suy tim
– nếu troponine không tăng cao ;
– nếu không có biến đổi ở điện tâm đồ.
Những lợi ích của tái tưới máu cơ tim
Hạn chế kích thước của nhồi máu
Cải thiện quá trình hóa sẹo
Giảm quá trình “điều biến ” (remodeling) của vùng không bị nhồi máu
Phòng ngừa giãn tâm thất
Tạo ít hơn các huyết khối thành (thrombi muraux)
Tỷ lệ loạn nhịp tim ít hơn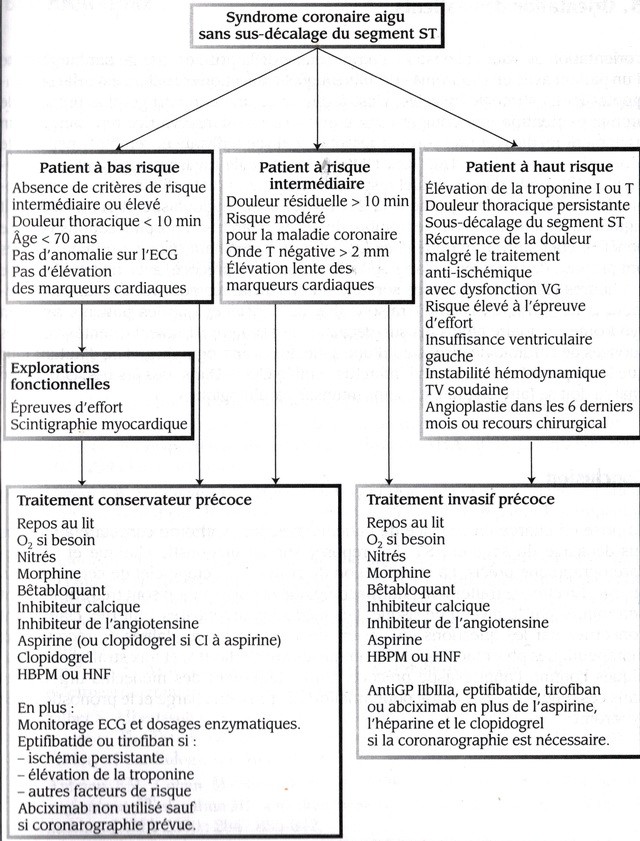
Reference : LE MANUEL DE REANIMATION, SOINS INTENSIFS ET MEDECINE D’URGENCE (JEAN-LOUIS VINCENT). EDITION 2009Hạn chế kích thước của nhồi máu
Cải thiện quá trình hóa sẹo
Giảm quá trình “điều biến ” (remodeling) của vùng không bị nhồi máu
Phòng ngừa giãn tâm thất
Tạo ít hơn các huyết khối thành (thrombi muraux)
Tỷ lệ loạn nhịp tim ít hơn

BS NGUYỄN VĂN THỊNH
(24/10/2007)
Mise à jour 18/9/2011
Review 8/6/2016